Лазерное лечение недержания мочи у женщин — это малоинвазивная методика, направленная на восстановление тонуса и упругости тканей влагалища и тазового дна с помощью лазерного излучения. Процедура стимулирует выработку коллагена и эластина, улучшает микроциркуляцию и способствует естественному укреплению поддерживающих структур. Метод применяется в основном при стрессовом недержании мочи (непроизвольное подтекание при кашле, чихании, смехе, физической нагрузке) и рассматривается как альтернатива хирургическому лечению.
Лечение недержания мочи у женщин лазером
Краткое описание
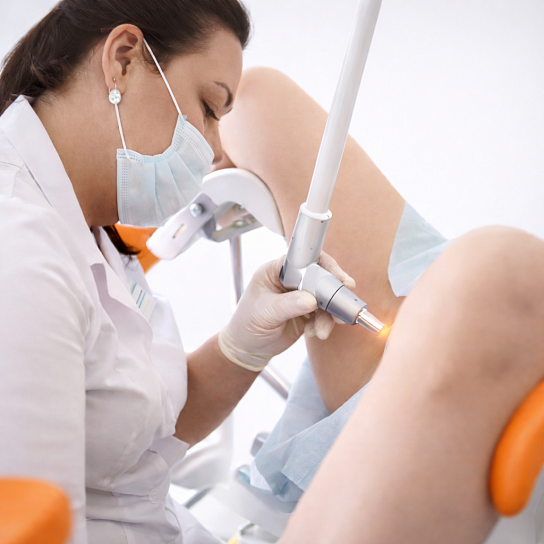
Цель предоперационной диагностики
Подтверждение наличия стрессового недержания мочи, определение его степени тяжести, исключение других форм недержания (ургентного, смешанного) и выявление противопоказаний к процедуре. Важно оценить состояние слизистой влагалища, наличие воспалительных процессов, а также провести лабораторные исследования для исключения инфекций. Диагностика позволяет определить, является ли пациентка подходящим кандидатом для лазерной терапии, и составить индивидуальный план лечения.
Анализы и предоперационная подготовка
-
Лабораторные анализы:
- Общий анализ крови (с лейкоцитарной формулой и СОЭ) — для исключения воспалительных процессов.
- Общий анализ мочи.
- Мазок из влагалища на микрофлору (степень чистоты) — обязательное исследование для исключения инфекций .
- Соскоб на онкоцитологию (ПАП-тест) — для исключения дисплазии шейки матки .
- Исследование на инфекции, передаваемые половым путём (по показаниям).
-
Инструментальные исследования:
- УЗИ органов малого таза — по показаниям.
- УЗИ с оценкой состояния тазового дна — при необходимости.
- Урофлоуметрия — для оценки функции мочеиспускания (по показаниям).
-
Консультации специалистов:
- Гинеколог — осмотр, оценка состояния слизистой, определение показаний.
- Уролог (по показаниям) — при сочетанной патологии.
- Терапевт — при наличии сопутствующих заболеваний.
-
Дополнительная подготовка:
- Исключение приема препаратов, влияющих на свертываемость крови (аспирин, НПВС), за 2–3 дня до процедуры (после согласования с врачом).
- Проведение процедуры рекомендуется через 5–7 дней после окончания менструации.
- В день процедуры: гигиена интимной зоны, отсутствие воспалительных высыпаний.
Техника проведения операции
Процедура выполняется в гинекологическом кресле амбулаторно, без анестезии или с применением аппликационной анестезии при повышенной чувствительности . Врач вводит во влагалище специальную лазерную насадку, которая обеспечивает круговое (на 360°) воздействие на стенки влагалища . В зависимости от используемого оборудования применяются различные типы лазеров:
-
Углекислотный (CO₂) лазер (MonaLisa Touch®) — фракционное воздействие создаёт микрозоны термического повреждения, запускающие процессы регенерации и неоваскуляризации .
-
Эрбиевый (Er:YAG) лазер (Fotona, IncontiLase®) — неабляционный режим SMOOTH® обеспечивает щадящее нагревание тканей, стимулируя сокращение коллагеновых волокон без повреждения слизистой .
Длительность одного сеанса составляет 15–30 минут . Стандартный курс включает 2–4 процедуры с интервалом 3–6 недель
Длительность
- Один сеанс: 15–30 минут.
-
Полный курс: 2–4 процедуры.
-
Интервал между процедурами: 3–6 недель.
-
Первые результаты: обычно ощущаются после 1–2 процедур.
-
Устойчивый эффект: оценивается через 1–3 месяца после завершения курса.
Показания и противопоказания
Показания
- Стрессовое недержание мочи лёгкой и средней степени тяжести (подтекание при кашле, чихании, смехе, физической нагрузке).
- Послеродовое восстановление — снижение тонуса тканей после родов.
- Возрастные изменения (генитоуринарный синдром в менопаузе) — сухость, истончение слизистой.
- Синдром релаксации влагалища (ощущение зияния, снижение чувствительности).
- Сочетанные формы недержания (стрессовое + ургентное) — по индивидуальным показаниям.
Противопоказания
- Беременность и период лактации.
- Онкологические заболевания органов малого таза (в активной стадии).
- Острые воспалительные процессы (кольпит, вульвит, цервицит).
- Инфекции, передаваемые половым путём (до завершения лечения).
- Дисплазия шейки матки (цервикальная интраэпителиальная неоплазия).
- Гиперплазия эндометрия.
- Кровотечения неясного генеза.
Процесс реабилитации
В первые 3–5 дней после процедуры возможны незначительные выделения и легкий дискомфорт. Рекомендуется воздержание от половых контактов на 3–5 дней, исключение бани, сауны, бассейна и горячих ванн. Физические нагрузки и подъем тяжестей ограничиваются на 3–5 дней. Курс лечения включает 2–4 процедуры с интервалом 3–6 недель. Контрольный осмотр гинеколога через 1–3 месяца после завершения курса. Поддерживающие процедуры проводятся 1 раз в 12–18 месяцев.
Врачи, которые выполняют лазерное лечение недержания мочи в нашей клинике
В нашей клинике лазерное лечение недержания мочи выполняют квалифицированные гинекологи и врачи эстетической гинекологии, прошедшие специализированное обучение по работе с лазерными системами.
Наши специалисты имеют многолетний опыт в лечении стрессового недержания мочи и других интимных дисфункций, владеют современными протоколами ведения пациенток. Процедуры проводятся на сертифицированном оборудовании ведущих производителей в условиях гинекологического кабинета с соблюдением всех стандартов безопасности. Индивидуальный подход к выбору курса лечения, тщательное предоперационное обследование и детальное послепроцедурное наблюдение позволяют нашим врачам добиваться максимальной эффективности и комфорта для каждой пациентки.
Часто задаваемые вопросы (FAQ)
Какие выделения считаются нормой, а какие являются признаком инфекции или воспаления?
Нормальные выделения — это «визитная карточка» здоровья. Они должны быть:
- прозрачными или беловатыми (оттенок меняется в зависимости от дня цикла);
- без резкого запаха;
- в объеме до чайной ложки в день;
- не вызывать зуда, жжения или дискомфорта.
«Красные флаги», требующие визита к врачу:
- творожистые, густые белые — молочница (кандидоз);
- желтые, зеленые, пенистые — бактериальный вагиноз или трихомониаз;
- с запахом рыбы — гарднереллез;
- с прожилками крови (вне менструации) — возможны полипы, эрозия, эндометриоз;
- обильные водянистые — могут быть признаком онкологического процесса.
При любом из этих симптомов не занимайтесь самолечением — в клинике «Солнечная» (Краснодар) сделают посев и назначат то, что действительно поможет.
Гормональная контрацепция: как подобрать безопасно и влияет ли она на вес и фертильность в будущем?
Современные оральные контрацептивы — это не «гормоны ужаса», а инструмент, который при грамотном подборе решает многие проблемы (акне, болезненные менструации, риск рака яичников). Подбирает их только гинеколог после:
- осмотра и УЗИ;
- коагулограммы (анализ свертываемости крови);
- анализа на половые гормоны (по показаниям);
- исключения противопоказаний (тромбозы, мигрень с аурой, курение после 35 лет).
Влияние на вес: современные микродозированные препараты (с дроспиреноном, диеногестом) чаще не вызывают набора веса или даже помогают убрать отеки. Фертильность: после отмены цикл восстанавливается в течение 1–3 месяцев, беременность наступает в обычные сроки. Нет эффекта «накопления».
Расшифровка мазка: что означают "кокки" и "лейкоциты" и когда необходимо лечение?
Представьте, что влагалище — это экосистема. В норме там живут полезные палочки (лактобактерии). Они создают кислую среду и защищают от инфекций. Лейкоциты — это клетки-защитники. Если их мало (до 10–15 в поле зрения) — это спокойствие. Если много (20–30 и выше) — идет воспалительный процесс. Кокки (стафилококки, стрептококки) — это «сорняки». Когда их много, а палочек мало — баланс нарушен (бактериальный вагиноз или неспецифический кольпит). Лечение нужно, если есть воспаление (лейкоцитоз) и нарушена микрофлора. Но назначать его должен врач: не всегда «кокки» — это приговор, иногда достаточно коррекции гигиены или эубиотиков.
С какой периодичностью нужно посещать гинеколога, если нет жалоб, и какие обязательные обследования входят в ежегодный скрининг?
Даже при идеальном самочувствии визит к гинекологу должен быть обязательным — раз в год. Многие заболевания (дисплазия шейки матки, миома, ранние стадии рака) протекают бессимптомно. Минимальный ежегодный скрининг в клинике «Солнечная» (Краснодар) включает:
- осмотр на кресле с кольпоскопией (осмотр шейки матки под микроскопом);
- мазок на флору (оценка чистоты влагалища);
- ПАП-тест (цитология) — для выявления атипичных клеток;
- УЗИ органов малого таза (на 5–7 день цикла).
Если вы старше 30 лет, к этому добавляется ВПЧ-тестирование (вирус папилломы человека высокого онкогенного риска). Такой подход позволяет поймать проблемы на стадии, когда лечение занимает неделю, а не годы.










