В здоровой коже клетки (кератиноциты) созревают и обновляются примерно за 28 дней. При псориазе этот процесс ускоряется до 3-5 дней. Незрелые клетки накапливаются на поверхности, образуя характерные плотные бляшки. Иммунная система ошибочно атакует собственные клетки кожи, вызывая хроническое воспаление. Заболевание может проявляться не только на коже, но и поражать ногти (псориатическая ониходистрофия), а также суставы, приводя к развитию псориатического артрита. Псориаз не заразен и не передается от человека к человеку.
Псориаз

Краткое описание
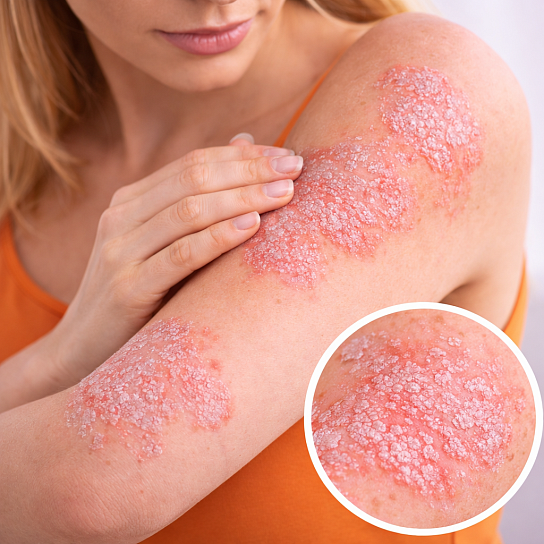
Виды и классификация
- По клинической форме:
- Вульгарный (бляшечный) псориаз: Наиболее распространенная форма (около 85-90% случаев). Проявляется типичными бляшками, покрытыми серебристыми чешуйками. Любимая локализация — локти, колени, волосистая часть головы, поясница.
- Каплевидный псориаз: Характеризуется множеством мелких, каплевидных высыпаний красного или фиолетового цвета. Часто возникает после стрептококковой инфекции (ангины).
- Пустулезный псориаз: Тяжелая форма, при которой на коже появляются пустулы (гнойнички), заполненные неинфекционной жидкостью. Может сопровождаться лихорадкой и ухудшением общего состояния.
- Псориаз сгибательных поверхностей (интертригинозный): Поражает кожные складки (паховые, подмышечные, под грудью). Бляшки гладкие, без выраженного шелушения.
- Псориатическая эритродермия: Тяжелое, угрожающее жизни состояние, при котором поражается практически вся поверхность кожи. Кожа становится красной, горячей, отечной и болезненной.
- Псориаз ногтей: Может проявляться точечными вдавлениями (симптом "наперстка"), утолщением, изменением цвета, отслоением ногтевой пластины.
- По стадии течения:
- Прогрессирующая стадия: Появление новых высыпаний, рост существующих бляшек, зуд, положительный феномен Кебнера (появление бляшек на месте травмы).
- Стационарная стадия: Новые элементы не появляются, рост прекращается, шелушение интенсивное.
- Стадия регресса: Бляшки уплощаются, бледнеют, шелушение уменьшается, элементы разрешаются, часто оставляя после себя участки депигментации.
- По сезонности:
- Зимний тип: Обострения происходят в холодное время года, ремиссия — летом (самый частый).
- Летний тип: Обострения наступают под воздействием солнечных лучей (встречается реже).
- Неопределенный тип: Четкой связи с сезоном нет.
Причины и факторы риска
Точная причина псориаза до конца не изучена. Считается, что это мультифакториальное заболевание, в развитии которого играют роль:
- Генетическая предрасположенность: Риск заболевания значительно выше, если псориаз диагностирован у близких родственников.
- Иммунные нарушения: Ключевую роль играет дисфункция Т-лимфоцитов, которые начинают атаковать здоровые клетки кожи.
- Факторы-триггеры, провоцирующие обострение:
- Стресс — один из самых мощных провоцирующих факторов.
- Инфекции: Чаще всего стрептококковые (ангина, фарингит).
- Травмы кожи (феномен Кебнера): Расчесы, порезы, ожоги, укусы насекомых.
- Прием некоторых лекарств: Литий, бета-блокаторы, противомалярийные препараты, нестероидные противовоспалительные средства.
- Злоупотребление алкоголем и курение.
- Гормональные изменения.
- Переохлаждение.
Симптомы и признаки
- Кожные высыпания:
- Воспаленные, красные или розовые папулы и бляшки, возвышающиеся над поверхностью кожи.
- Бляшки покрыты рыхлыми, легко отслаивающимися серебристо-белыми чешуйками.
- Симптомы, характерные для псориаза:
- Феномен "стеаринового пятна": При легком поскабливании бляшки шелушение усиливается, поверхность становится похожей на растертую каплю стеарина.
- Феномен "терминальной пленки": После удаления всех чешуек обнажается блестящая, влажная поверхность.
- Феномен "кровяной росы": При дальнейшем поскабливании терминальной пленки появляются мелкие точечные капельки крови.
- Типичные места локализации: разгибательные поверхности локтевых и коленных суставов, область крестца, волосистая часть головы.
- Зуд: Может быть различной интенсивности, от легкого до мучительного.
- Поражение ногтей: Изменение цвета, утолщение, деформация, появление точечных углублений, отделение ногтя от ложа.
- Поражение суставов (псориатический артрит): Боль, припухлость, скованность в суставах, особенно в мелких суставах кистей и стоп.
Диагностика
Диагноз обычно ставится на основании характерной клинической картины и жалоб пациента. В сложных случаях могут потребоваться дополнительные методы.
- Осмотр дерматолога: Оценка внешнего вида высыпаний, их локализации, стадии процесса.
- Сбор анамнеза: Выяснение наличия псориаза у родственников, связи обострений с возможными триггерами (стресс, инфекции).
- Дерматоскопия: Осмотр элементов сыпи под увеличением для уточнения диагноза.
- Биопсия кожи с гистологическим исследованием: Проводится при атипичном течении или подозрении на другое заболевание. Позволяет подтвердить диагноз на клеточном уровне.
- Анализы крови: Для исключения других заболеваний (ревматоидного артрита, подагры) и оценки активности воспаления (СОЭ, С-реактивный белок).
- Рентгенография суставов: При подозрении на псориатический артрит.
Профилактика
- Избегать стрессовых ситуаций, освоить техники релаксации.
- Своевременно лечить очаги хронической инфекции (особенно стрептококковой).
- Избегать травмирования кожи (расчесов, порезов).
- Отказаться от курения и злоупотребления алкоголем.
- Использовать увлажняющие и смягчающие средства для кожи.
- Избегать приема лекарств, которые могут спровоцировать обострение.
- Соблюдать гипоаллергенную диету в период обострения.
- Регулярно наблюдаться у дерматолога.
Наши врачи-дерматологи
Наши специалисты имеют большой опыт диагностики и лечения. Они подберут для вас индивидуальную программу обследования и лечения.
Часто задаваемые вопросы (FAQ)
Как лечить хронические заболевания кожи (псориаз, экзема, атопический дерматит) в период обострения?
Обострение — это сигнал, что «крепость пала», и нужны серьезные меры. Лечение всегда ступенчатое и назначается только врачом. Обычно схема включает:
-
Наружную терапию: топические стероиды (мази с гормонами) — быстро снимают воспаление и зуд, но применяются коротким курсом и строго по схеме, чтобы избежать атрофии кожи.
-
Эмоленты — жирные кремы для восстановления барьера кожи, наносятся многократно, даже когда станет лучше.
-
Системную терапию: при тяжелых формах — фототерапию (УФ-лучи), метотрексат, циклоспорин или генно-инженерные биологические препараты (ГИБП), которые «выключают» отдельные звенья воспаления.
Главное правило: нельзя резко бросать гормональные мази — это вызывает «синдром отмены» с еще более сильным обострением. В клинике «Солнечная» (Краснодар) дерматологи обучают пациентов правильному уходу, чтобы ремиссия длилась годами.
Почему нельзя самостоятельно удалять папилломы и родинки в косметологических кабинетах?
Главная причина — риск пропустить меланому или предраковое состояние. Ни один косметолог, даже с медицинским образованием, не имеет права удалять новообразования без гистологического исследования. Если «родинка» оказывается меланомой, а ее срезали или прижгли, то:
-
травмирование запускает бурный рост опухоли;
-
теряется возможность оценить стадию (глубину инвазии);
-
ухудшается прогноз для жизни. Папилломы (ВПЧ) тоже нельзя удалять «на глаз»: они могут маскировать другие новообразования. Удалять нужно только у дерматоонколога или хирурга с обязательным отправлением материала в гистологическую лабораторию. В клинике «Солнечная» (Краснодар) это правило соблюдается неукоснительно.
Акне (угревая сыпь): можно ли вылечиться только косметическими средствами или нужны системные препараты?
Это зависит от стадии. Если у вас несколько черных точек (комедонов) и изредка прыщики — можно попробовать грамотную космецевтику с кислотами (салициловая, азелаиновая), цинком и правильным очищением. Но если на лице появляются:
-
папулы (красные воспаленные бугорки);
-
пустулы (гнойнички);
-
узлы (болезненные глубокие шарики);
-
или акне оставляет рубцы и пигментацию, то одной косметикой не обойтись. Здесь нужны системные препараты: антибиотики (для подавления бактерий), ретиноиды (изотретиноин) — это «тяжелая артиллерия», которая работает глубоко, подавляя выработку кожного сала. Назначать их должен врач дерматолог после анализов. Самолечение ретиноидами опасно для печени.
Как отличить опасную родинку (меланому) от безопасной?
Запомните простое правило «АККОРД» или «ABCDE» — оно спасло тысячи жизней. Каждые 3 месяца осматривайте свои родинки в зеркале. Опасные признаки:
-
Асимметрия — одна половина не похожа на другую (безопасные родинки симметричны);
-
Край — неровный, фестончатый, размытый (у нормы — ровный);
-
Кровоточивость, изъязвление, шелушение, зуд;
-
Окраска — неравномерная, есть вкрапления черного, синего, красного, белого;
-
Размер — более 6 мм (диаметр ластика на карандаше);
-
Динамика — родинка растет, меняет цвет, форму. Любой из этих признаков — повод срочно к дерматоонкологу. В клинике «Солнечная» (Краснодар) используют дерматоскопию — специальный микроскоп, который «просвечивает» родинку на 2 мм вглубь. Это безболезненно и занимает минуту.











