Посттромботическая болезнь вен (ПТБ) — это хроническое заболевание, развивающееся после перенесенного тромбоза глубоких вен нижних конечностей. Из-за разрушения венозных клапанов и нарушения проходимости вен формируется хроническая венозная недостаточность, проявляющаяся отеками, болями, трофическими расстройствами вплоть до образования язв. ПТБ является наиболее частым и тяжелым осложнением венозного тромбоза: по данным статистики, у 40-60% пациентов после перенесенного тромбоза развиваются те или иные проявления ПТБ.
Посттромботическая болезнь вен (ПТБ)
Краткое описание
Виды и классификация
Посттромботическую болезнь классифицируют по локализации, форме и стадии хронической венозной недостаточности.
- По локализации:
-
Поражение глубоких вен голени — наиболее частая форма. Отек распространяется на голень и стопу.
-
Поражение подколенной и бедренной вен — отек более выраженный, распространяется на всю ногу до бедра.
-
Поражение подвздошных вен — отек всей ноги, ягодицы, иногда и наружных половых органов. Наиболее тяжелая форма.
-
Сочетанное поражение глубоких и поверхностных вен — наиболее частый вариант, так как вторичное варикозное расширение поверхностных вен развивается у большинства пациентов с ПТБ.
-
- По клинической форме:
-
Отечно-болевая форма — преобладают отеки и боли, трофические изменения отсутствуют или минимальны.
-
Варикозная форма — преобладает выраженное вторичное варикозное расширение поверхностных вен.
-
Язвенная форма — имеются трофические язвы.
-
Смешанная форма — сочетание нескольких форм.
-
- По стадии хронической венозной недостаточности (классификация CEAP):
-
C3 — отеки (проходящие к утру).
-
C4a — трофические изменения кожи (пигментация, экзема).
-
C4b — липодерматосклероз (уплотнение кожи и подкожной клетчатки), атрофия кожи.
-
C5 — зажившая трофическая язва.
-
C6 — открытая трофическая язва.
-
- По степени тяжести:
-
Легкая — отеки появляются только к вечеру, после отдыха проходят. Боли умеренные. Трудоспособность сохранена.
-
Средняя — отеки постоянные, усиливающиеся к вечеру. Боли значительные. Трофические изменения кожи. Трудоспособность снижена.
-
Тяжелая — выраженные постоянные отеки, трофические язвы, выраженный болевой синдром. Трудоспособность утрачена.
-
Причины и факторы риска
Единственная причина посттромботической болезни — перенесенный тромбоз глубоких вен. Однако не у всех пациентов после тромбоза развивается ПТБ. Существуют факторы, повышающие риск ее развития.
Основные факторы риска развития ПТБ:
- Проксимальная локализация тромбоза. Тромбоз подколенной, бедренной и особенно подвздошных вен значительно чаще приводит к ПТБ, чем тромбоз глубоких вен голени.
- Рецидивирующий тромбоз. Повторные эпизоды тромбоза многократно увеличивают риск и тяжесть ПТБ.
- Неадекватная антикоагулянтная терапия. Недостаточная длительность или неправильно подобранные дозы антикоагулянтов.
- Избыточная масса тела. Ожирение повышает давление в венах и ухудшает отток крови.
- Отсутствие компрессионной терапии. Ношение компрессионного трикотажа после тромбоза значительно снижает риск ПТБ.
- Пожилой возраст.
- Варикозное расширение вен в анамнезе.
Симптомы и признаки
Симптомы посттромботической болезни развиваются постепенно, в течение месяцев и лет после перенесенного тромбоза. Они могут нарастать и усиливаться, если не проводится адекватное лечение.
Основные симптомы:
- Отеки. Это самый ранний и постоянный симптом. Отеки появляются к вечеру, усиливаются после длительного стояния или сидения. В отличие от отеков при варикозе, они хуже проходят после ночного отдыха. При тяжелых формах отеки могут быть постоянными.
- Боли и тяжесть в ногах. Боли ноющие, распирающие, усиливаются к концу дня, при ходьбе, в жару. Часто возникает чувство тяжести, утомляемости ног.
- Судороги в икроножных мышцах. Чаще возникают по ночам, связаны с нарушением электролитного баланса и микроциркуляции.
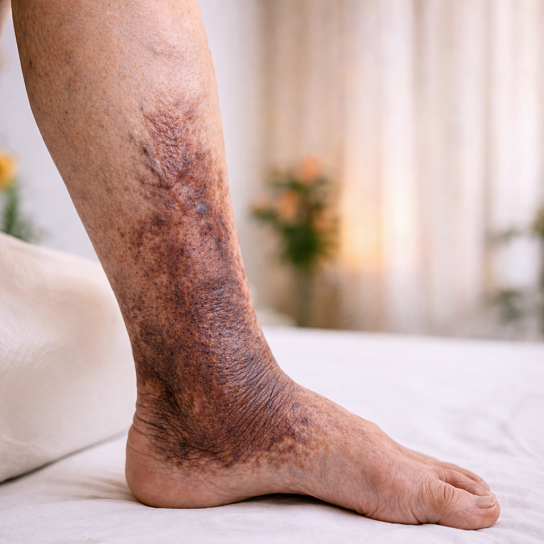
- Изменение кожи (трофические расстройства). Кожа над областью поражения становится сухой, шелушится, появляется зуд. Постепенно развивается пигментация (потемнение) — от коричневатого до темно-коричневого цвета, преимущественно в нижней трети голени. Кожа становится плотной, утолщенной (липодерматосклероз), теряет эластичность.
- Вторичное варикозное расширение вен. Пораженные глубокие вены не справляются с оттоком крови, и нагрузка ложится на поверхностные вены, которые расширяются, становятся извитыми, могут выступать над кожей.
- Зуд и экзема. В зоне трофических изменений часто возникает мучительный зуд, присоединяется экзема — мокнущие участки, которые могут инфицироваться.
- Трофические язвы. Наиболее тяжелое проявление ПТБ. Язвы чаще образуются в нижней трети голени, на внутренней поверхности. Они могут быть единичными или множественными, глубокими или поверхностными. Язвы болезненны, длительно не заживают, склонны к рецидивам.
Пациенты с ПТБ годами лечились от «застоя лимфы» или «экземы», не получая адекватной помощи. Сегодня же, благодаря компрессионной терапии и современным методам лечения, большинству пациентов удается избежать тяжелых форм болезни.
Диагностика
Диагностика ПТБ основана на данных анамнеза (перенесенный тромбоз), клинической картине и инструментальных методах исследования.
- Осмотр и сбор анамнеза: Врач оценивает наличие отеков, характер трофических изменений кожи, состояние вен, пульсацию артерий. Важно уточнить, когда был перенесен тромбоз, проводилось ли лечение, каковы были его результаты.
- УЗДС (ультразвуковое дуплексное сканирование) вен — «золотой стандарт» диагностики. УЗИ позволяет:
- Оценить проходимость глубоких вен (окклюзия, реканализация, стенозы).
- Определить состояние венозных клапанов (их недостаточность, полное отсутствие).
- Выявить патологический рефлюкс (обратный ток крови) в глубоких, перфорантных и поверхностных венах.
- Оценить диаметр вен, толщину стенок.
- Выявить вторичное варикозное расширение поверхностных вен.
- Провести допплерографию для оценки скоростных характеристик кровотока.
- Дополнительные методы (при необходимости):
- Флебография — рентгеноконтрастное исследование. Применяется при сложных случаях, для планирования реконструктивных операций.
- МР-флебография — неинвазивный метод для оценки состояния глубоких вен таза и нижних конечностей.
- Плетизмография — для оценки венозного оттока и функции клапанов
Методы лечения и клинические рекомендации
Лечение посттромботической болезни должно быть комплексным, длительным и направленным на замедление прогрессирования, уменьшение симптомов и профилактику осложнений. Полного излечения добиться сложно, но современная флебология позволяет значительно улучшить качество жизни пациентов.
-
Компрессионная терапия — основа лечения:
Ношение компрессионного трикотажа (чулки, гольфы, колготы) обязательно для всех пациентов с ПТБ. Компрессия создает внешний каркас, сдавливает расширенные вены, улучшает отток крови, уменьшает отеки, предотвращает прогрессирование трофических изменений.- Класс компрессии определяется врачом на основании УЗИ и клинической картины (обычно II или III класс).
- Длительность ношения: пожизненно, ежедневно, с утра до вечера.
- При трофических язвах применяются многослойные компрессионные бандажи или специализированные чулки для язв.
- Флеботропные препараты (венотоники):
Препараты, улучшающие тонус вен, уменьшающие отеки, чувство тяжести, боли. Основные действующие вещества: диосмин, гесперидин, троксерутин, микронизированная очищенная флавоноидная фракция (МОФФ). Принимаются длительными курсами (3-6 месяцев) с повторением 2-3 раза в год. - Физиотерапия и ЛФК:
- Лечебная физкультура: ходьба, плавание, велотренажер. Особенно полезны упражнения, при которых работают мышцы голеней (подъем на носки, сгибание-разгибание стоп).
- Возвышенное положение ног в покое (выше уровня сердца) — на 15-20 минут 2-3 раза в день.
- Физиотерапия: магнитотерапия, лазеротерапия, гидротерапия — могут улучшать микроциркуляцию.
- Лечение трофических язв:
- Компрессионная терапия (многослойные бандажи) — основа заживления язв.
- Местное лечение: очищение язвы, удаление некротических тканей, применение современных повязок (гидроколлоидные, гидрогелевые, с антибиотиками).
- Антибактериальная терапия — при признаках инфицирования.
- Хирургическое лечение — при больших, длительно незаживающих язвах (аутодермопластика — пересадка кожи).
- Хирургическое лечение посттромботической болезни:
Хирургические вмешательства при ПТБ сложны и выполняются только в специализированных центрах при наличии четких показаний.- Коррекция поверхностного рефлюкса: удаление вторично варикозно-расширенных поверхностных вен (ЭВЛК, РЧА, склеротерапия) может уменьшить симптомы, но не влияет на причину (поражение глубоких вен).
- Коррекция перфорантного рефлюкса: эндоскопическая диссекция перфорантных вен (SEPS) — устранение патологического сброса крови из глубоких вен в поверхностные.
-
Реконструктивные операции на глубоких венах: применяются редко, в основном при поражении подвздошных вен. Включают:
- Эндоваскулярное стентирование — установка стента в суженный или окклюзированный сегмент подвздошной вены.
- Байпасное шунтирование — создание обходного пути для крови.
- Транспозиция вен — переключение кровотока в соседнюю вену.
Клинические рекомендации:
- Компрессионная терапия обязательна пожизненно.
- Антикоагулянтная терапия (при необходимости) должна проводиться под контролем врача.
- Регулярное наблюдение флеболога (не реже 1-2 раз в год) с контрольным УЗИ.
- При появлении трофических изменений — незамедлительное обращение к врачу.
- Пациенты с ПТБ относятся к группе высокого риска повторных тромбозов, поэтому любые операции, травмы, длительная иммобилизация требуют профилактического назначения антикоагулянтов.
Профилактика
Посттромботическую болезнь легче предотвратить, чем лечить. Профилактика начинается сразу после перенесенного тромбоза.
Первичная профилактика (предотвращение развития ПТБ после тромбоза):
- Адекватная антикоагулянтная терапия в остром периоде и в течение необходимого времени после тромбоза.
- Ранняя активизация пациента после тромбоза.
- Ношение компрессионного трикотажа в течение 2 лет после тромбоза (а по некоторым данным — пожизненно).
- Контроль веса.
- Регулярная физическая активность.
Вторичная профилактика (предотвращение прогрессирования ПТБ и рецидивов):
- Пожизненное ношение компрессионного трикотажа.
- Поддержание нормального веса.
- Избегание длительного стояния и сидения.
- Регулярные курсы флеботропных препаратов.
- Ежегодное УЗИ для контроля состояния вен.
- Своевременное лечение трофических изменений кожи.
- Контроль факторов риска тромбозов (гипертония, диабет, курение).
Врачи, которые лечат посттромботическую болезнь в нашей клинике
Сосудистая хирургия и флебология в клинике «Солнечная» — это отделение, где высококвалифицированные флебологи и сосудистые хирурги занимаются диагностикой и лечением всех видов венозного тромбоза. Наши специалисты имеют многолетний опыт ведения пациентов с острым и хроническим тромбозом, владеют всеми современными методами лечения — от антикоагулянтной терапии до эндоваскулярных вмешательств.
Опытные флебологи в Клинике Солнечная на протяжении многих лет успешно занимаются лечением острых и хронических сосудистых заболеваний. По статистике самыми распространенными заболеваниями являются варикозное расширение вен, ретикулярный варикоз, хроническая венозная недостаточность, осложненная трофическими язвами.
Диагностика и лечение
Часто задаваемые вопросы (FAQ)
Какие симптомы говорят о тромбозе глубоких вен и почему это опасно?
Симптомы могут быть слабо выраженными или отсутствовать, но проявления включают:
-
Отек одной ноги (реже руки), обычно в голени, лодыжке или бедре
-
Боль или чувство распирания в пораженной конечности, часто начинающаяся в икре
-
Покраснение или посинение кожи над тромбом
-
Повышение температуры кожи в этой области
-
Уплотнение подкожных вен (ощущение "тяжа")
-
Усиление боли при тыльном сгибании стопы (симптом Хоманса)
Почему это опасно?
Главная опасность тромбоэмболия легочной артерии (ТЭЛА):
-
Фрагмент тромба может оторваться и с током крови попасть в легочную артерию
-
Это вызывает внезапную одышку, боль в груди, кровохарканье, обморок
-
При массивной ТЭЛА возможна мгновенная смерть из-за острой сердечно-легочной недостаточности
Другие осложнения:
-
Посттромботический синдром (хроническая боль, отек, трофические язвы) из-за повреждения клапанов вен
-
Венозная гангрена (редко) при тотальном тромбозе
Важно: при подозрении на ТГВ необходима срочная консультация врача и УЗИ вен. Не разминайте и не массируйте ногу это может спровоцировать отрыв тромба.
Можно ли заниматься спортом с сосудистыми звездочками, или это усугубит ситуацию?
Мало того что можно, это еще и нужно! Но с умом. Полезны динамические нагрузки: плавание, скандинавская ходьба, велосипед, легкий бег — они заставляют мышцы голени сокращаться и «выталкивать» кровь вверх, работая как природный насос. А вот вредны статические нагрузки: тяжелая атлетика, пауэрлифтинг, долгое стояние на ногах или сидение «нога на ногу». Если у вас есть предрасположенность, даже с «просто звездочками» стоит носить компрессионные гольфы во время тренировок. Спорт не усугубит ситуацию, если вы исключите резкие прыжки и чрезмерные веса. Врачи клиники «Солнечная» всегда рекомендуют пациентам с варикозом не уходить в «щадящий режим», а наоборот — больше ходить.
Чем отличаются лазерная коагуляция (ЭВЛК) от традиционной флебэктомии?
Разница — как между лазерной указкой и скальпелем. ЭВЛК (эндовенозная лазерная коагуляция) проводится через прокол кожи: под контролем УЗИ в вену вводится тонкий световод, лазер «запаивает» сосуд изнутри. Никаких разрезов, швов и наркоза — достаточно местной анестезии. Пациент уходит домой в тот же день и сразу встает на ноги. Традиционная флебэктомия — это «открытая» операция: через разрезы удаляют пораженную вену. Она более травматична, требует госпитализации и длительной реабилитации. В клинике «Солнечная» отдают предпочтение лазерным технологиям как золотому стандарту — это безопасно, эстетично и комфортно.











