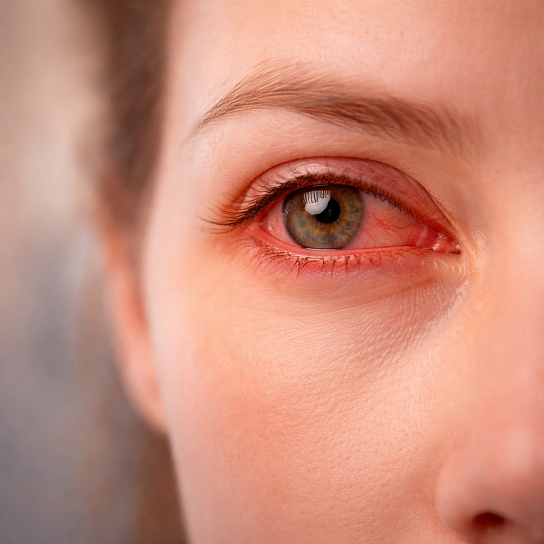
Конъюнктива выполняет важные защитную и увлажняющую функции, а также участвует в образовании слезной жидкости. При воспалении сосуды конъюнктивы расширяются, вызывая покраснение глаза, появляются характерные выделения – от прозрачных слизистых до густых гнойных. Острый инфекционный конъюнктивит высоко заразен и может быстро распространяться в коллективах, особенно детских.
Конъюнктивит
Краткое описание
Виды и классификация
Существует несколько подходов к классификации конъюнктивита – по причине возникновения, по течению и по морфологическим изменениям. Правильное определение вида конъюнктивита – ключ к успешному лечению.
- По этиологии (причине):
- Инфекционные конъюнктивиты:
- Вирусный конъюнктивит: Наиболее частая форма. Вызывается аденовирусами, энтеровирусами, вирусом герпеса. Часто сопровождает ОРВИ. Высокозаразен.
- Бактериальный конъюнктивит: Вызывается стафилококками, стрептококками, пневмококками, гонококками, хламидиями. Характеризуется гнойными выделениями.
- Грибковый конъюнктивит: Встречается редко, обычно у людей с ослабленным иммунитетом.
- Аллергический конъюнктивит: Возникает как реакция на аллерген (пыльца растений, шерсть животных, лекарства, косметика). Часто сопровождает другие аллергические заболевания (поллиноз, бронхиальная астма).
- Дистрофический конъюнктивит: Связан с воздействием вредных факторов (дым, пыль, химические вещества, ультрафиолет, ношение контактных линз).
- Инфекционные конъюнктивиты:
- По течению:
- Острый конъюнктивит: Внезапное начало, яркие симптомы, длится от нескольких дней до 2-3 недель.
- Подострый конъюнктивит: Стертая симптоматика, более легкое течение.
- Хронический конъюнктивит: Вялотекущий процесс с периодами обострений и ремиссий, длится месяцами и годами.
- По морфологическим изменениям:
- Катаральный: Преобладает отделяемое слизистого или слизисто-гнойного характера.
- Фолликулярный: На конъюнктиве появляются фолликулы (мелкие пузырьки).
- Пленчатый: Образуются сероватые пленки на конъюнктиве (характерно для дифтерии, некоторых вирусных инфекций).
Причины и факторы риска
Причины конъюнктивита разнообразны и зависят от его формы. Часто заболевание возникает при сочетании нескольких факторов.
- Инфекции:
- Вирусы (аденовирусы, герпес, энтеровирусы).
- Бактерии (стафилококки, стрептококки, гемофильная палочка, гонококки, хламидии).
- Аллергены:
- Пыльца растений, пыль, плесень, шерсть животных.
- Косметические средства, бытовая химия.
- Лекарственные препараты (глазные капли, мази).
- Контактные линзы и растворы для них.
- Неблагоприятные факторы внешней среды:
- Запыленность и задымленность воздуха.
- Сухой воздух (особенно в помещениях с кондиционерами).
- Ультрафиолетовое излучение (сварка, солярий).
- Химические раздражители.
- Факторы риска:
- Контакт с больным человеком (для инфекционных форм).
- Нарушение правил гигиены: Грязные руки, использование чужих полотенец, косметики.
- Ношение контактных линз (при нарушении правил ухода и режима ношения).
- Снижение иммунитета.
- Заболевания глаз: Синдром сухого глаза, нарушение оттока слезы.
- Авитаминозы.
Симптомы и признаки
Клиническая картина конъюнктивита зависит от его формы, но в целом симптомы достаточно характерны и легко распознаются.
- Покраснение глаз – самый постоянный признак.
- Отек век – может быть незначительным или выраженным (особенно при аллергической форме).
- Выделения из глаз:
- При вирусном конъюнктивите – скудные, слизистые, водянистые.
- При бактериальном – обильные, гнойные, желто-зеленые, густые, склеивающие ресницы.
- При аллергическом – прозрачные, слизистые.
- Ощущение инородного тела, «песка» в глазах.
- Зуд и жжение – особенно сильны при аллергическом конъюнктивите.
- Слезотечение – часто сопровождает вирусную и аллергическую формы.
- Светобоязнь – характерна для многих форм.
- Блефароспазм – рефлекторное смыкание век (особенно у детей).
- Ухудшение зрения из-за слезной пелены и выделений, после моргания зрение обычно временно проясняется.
- Увеличение и болезненность околоушных лимфоузлов – иногда при вирусном конъюнктивите.
Конъюнктивит мог изменить ход истории: Наполеон Бонапарт откладывал важные сражения из-за обострения болезни глаз.
Диагностика
Диагноз конъюнктивита обычно устанавливается офтальмологом на основании осмотра и жалоб. Однако для определения точной причины и назначения правильного лечения могут потребоваться дополнительные методы исследования.
- Осмотр офтальмолога (биомикроскопия) с помощью щелевой лампы: Врач оценивает состояние конъюнктивы, роговицы, век, характер выделений.
- Сбор анамнеза: Выяснение возможной причины (контакт с больными, аллергия, переохлаждение, ношение линз).
- Микроскопия мазка-соскоба с конъюнктивы: Позволяет определить наличие бактерий, их примерное количество, а также выявить хламидии.
- Бактериологический посев отделяемого: Проводится при гнойных выделениях для точного определения возбудителя и его чувствительности к антибиотикам.
- Цитологическое исследование соскоба: Помогает дифференцировать инфекционный и аллергический конъюнктивит.
- Аллергологические пробы: При подозрении на аллергическую природу.
- Проба с флюоресцеином: Для исключения поражения роговицы.
Методы лечения и клинические рекомендации
Лечение конъюнктивита должно быть этиологическим, то есть направленным на устранение причины заболевания. Самолечение недопустимо, так как неправильно выбранный препарат может усугубить состояние и привести к хронизации процесса.
- Бактериальный конъюнктивит:
- Антибактериальные глазные капли и мази: Содержащие антибиотики широкого спектра действия (фторхинолоны – левофлоксацин, моксифлоксацин; аминогликозиды – тобрамицин; левомицетин).
- Перед закапыванием рекомендуется промывать глаз от гноя (раствором фурацилина, отваром ромашки, крепким чаем). Промывание проводится от наружного угла глаза к внутреннему, отдельным ватным диском для каждого глаза.
- Лечение обычно длится 5-7-10 дней, даже если симптомы исчезли раньше, чтобы избежать рецидива и формирования устойчивости бактерий.
- Вирусный конъюнктивит:
- Противовирусные капли (с интерфероном – офтальмоферон, актипол).
- Противовирусные мази (ацикловир – при герпетической инфекции).
- Искусственная слеза для увлажнения глаза и облегчения симптомов.
- Антибиотики при вирусной инфекции бесполезны и могут назначаться только при присоединении вторичной бактериальной инфекции.
- Вирусный конъюнктивит часто проходит самостоятельно за 1-2 недели.
- Аллергический конъюнктивит:
- Антигистаминные капли (аллергодил, опатанол, лекролин).
- Стабилизаторы мембран тучных клеток (кромогликат натрия) – для профилактики и длительного лечения.
- Искусственная слеза (для смывания аллергена с поверхности глаза).
- Системные антигистаминные препараты в таблетках (цетиризин, лоратадин) – при выраженных проявлениях.
- Кортикостероидные капли (дексаметазон, гидрокортизон) – назначаются только врачом при тяжелом течении короткими курсами из-за риска побочных эффектов.
- Исключение контакта с аллергеном – основа лечения.
- Общие рекомендации при всех формах конъюнктивита:
- Ни в коем случае не накладывать повязку на глаз – это создает благоприятные условия для размножения бактерий и препятствует оттоку отделяемого.
- Использовать отдельную пипетку для каждого глаза.
- Тщательно мыть руки до и после закапывания, использовать отдельное полотенце.
- На время лечения отказаться от ношения контактных линз и использования декоративной косметики.
- При инфекционном конъюнктивите – изоляция от коллектива до исчезновения симптомов.
Клинические рекомендации:
- При легком течении лечение начинают с местных препаратов, при тяжелом – подключают системные.
- Антибиотики назначаются только при подтвержденной или подозреваемой бактериальной природе.
- Кортикостероиды используются с осторожностью, короткими курсами.
- Лечение хронического конъюнктивита должно быть направлено на устранение основной причины (лечение заболеваний слезных путей, коррекция рефракции, устранение вредных факторов).
Профилактика
Профилактика конъюнктивита направлена на предотвращение заражения и устранение факторов риска. Эти простые правила помогут сохранить здоровье глаз.
- Соблюдение правил личной гигиены:
- Мыть руки с мылом после улицы и перед контактом с глазами.
- Не тереть глаза грязными руками.
- Использовать только свое полотенце, наволочку.
- Не пользоваться чужой косметикой и не давать свою.
- Правильный уход за контактными линзами:
- Соблюдать режим ношения и сроки замены линз.
- Тщательно очищать и дезинфицировать линзы в соответствии с инструкцией.
- Всегда мыть руки перед надеванием и снятием линз.
- Избегать контакта с инфекцией:
- При контакте с больным конъюнктивитом использовать отдельные предметы гигиены, чаще мыть руки.
- В период эпидемий избегать мест массового скопления людей.
- Профилактика аллергического конъюнктивита:
- Исключить контакт с известным аллергеном.
- В сезон цветения носить солнцезащитные очки, реже бывать на улице.
- Регулярно проводить влажную уборку в помещении.
- Укрепление иммунитета:
- Закаливание, витаминотерапия, полноценное питание.
- Своевременное лечение хронических заболеваний.
- Защита глаз от неблагоприятных факторов:
- Использовать защитные очки при работе с химическими веществами, при сварке.
- Увлажнять воздух в помещении, особенно при работе кондиционера.
Врачи, которые лечат коньюктивит в нашей клинике
Наши специалисты имеют большой опыт диагностики и лечения. Они подберут для вас индивидуальную программу обследования и лечения.
Офтальмология в клинике «Солнечная» – это отделение, где опытные врачи-офтальмологи занимаются диагностикой и лечением всех видов конъюнктивита у детей и взрослых. Мы проводим полное обследование с использованием современного оборудования (щелевая лампа, бесконтактные тонометры) и применяем индивидуальный подход к каждому пациенту.
Диагностика и лечение коньюктивита в Клинике Солнечная
Часто задаваемые вопросы (FAQ)
Что делать при внезапной вспышке молний или «пелены» перед глазом?
Это состояние может быть признаком офтальмологических катастроф. Немедленно (в течение нескольких часов) обратиться к офтальмологу нужно, если:
- вспышки (фотопсии)— яркие молнии, искры, особенно сбоку или по краю поля зрения, появляются при движении глаз или в темноте;
- пелена, тень или «штора»— ощущение, что часть поля зрения закрыта занавеской;
- внезапное множество плавающих мушек (как «чернильная клякса» или «паутина»).
Эти симптомы могут быть признаками:
- отслойки сетчатки — требует срочной лазерной коагуляции или операции, иначе слепота;
- кровоизлияния в стекловидное тело;
- разрыва сетчатки.
Не ждите «понедельника» и не спите до утра. В клинике «Солнечная» (Краснодар) есть дежурный офтальмолог, который проведет осмотр с широким зрачком.
Лазерная коррекция зрения: есть ли возрастные ограничения?
Лазерная коррекция (LASIK, FemtoLASIK, RELEX SMILE) проводится в возрасте от 18 до 45–50 лет. Нижняя граница связана с тем, что глазное яблоко должно закончить рост, а зрение стабилизироваться (минус не должен меняться не менее 1–1,5 лет). Верхняя граница не абсолютная: если у вас нет катаракты и возрастных изменений роговицы, коррекцию можно сделать и в 50–55 лет. Но есть важный нюанс: после 40–45 лет у всех начинается пресбиопия (возрастная дальнозоркость, когда трудно читать вблизи). Если сделать коррекцию «на ноль», вы будете хорошо видеть вдаль, но для чтения понадобятся очки. Поэтому часто в этом возрасте предлагают моновизию (один глаз «на ноль», другой на минус для близи) или мультифокальную коррекцию. Решение принимается после полной диагностики.
Как часто проверять внутриглазное давление после 40 лет?
Глаукома — коварное заболевание, которое долго протекает без симптомов, но необратимо разрушает зрительный нерв. После 40 лет измерение внутриглазного давления (ВГД) должно входить в ежегодный обязательный чек-ап, даже если вы отлично видите. Если у вас есть факторы риска (близорукость высокой степени, сахарный диабет, глаукома у близких родственников, афро-карибское происхождение), начинать проверки нужно с 35 лет. Важно: однократного измерения «пипеткой» (бесконтактным методом) недостаточно. В клинике «Солнечная» (Краснодар) офтальмологи проводят комплексную диагностику: тонометрию по Маклакову (более точный метод), осмотр глазного дна (диска зрительного нерва) и, при необходимости, оптическую когерентную томографию (ОКТ) для оценки толщины нервных волокон.
Компьютерный зрительный синдром: это привыкание или заболевание?
Это не привыкание и не болезнь в классическом смысле, а функциональное состояние, вызванное длительной работой за экраном. Глаза «забывают» моргать (частота моргания снижается в 4–5 раз), слезная пленка пересыхает, а цилиарная мышца (отвечающая за фокусировку) находится в постоянном напряжении. Симптомы: сухость, жжение, покраснение, «песок» в глазах, затуманивание, головная боль. Если ничего не делать, состояние может перейти в синдром сухого глаза и спазм аккомодации (ложная близорукость). Лечение: увлажняющие капли (слезозаменители) без консервантов, правило «20–20–20» (каждые 20 минут смотреть на 20 секунд вдаль на 20 футов ≈ 6 метров), правильно организованное освещение и очки с антибликовым покрытием.











