Синовиальные сумки обеспечивают плавное скольжение тканей друг относительно друга. При развитии бурсита состав синовиальной жидкости меняется: она может стать мутной, в ней появляются воспалительные клетки и белок. При инфицировании в полости сумки образуется гной (гнойный бурсит), что требует срочного хирургического вмешательства. Заболевание может поражать любой сустав, но чаще всего страдают поверхностно расположенные сумки, подверженные травмам и давлению.
Бурсит
Краткое описание
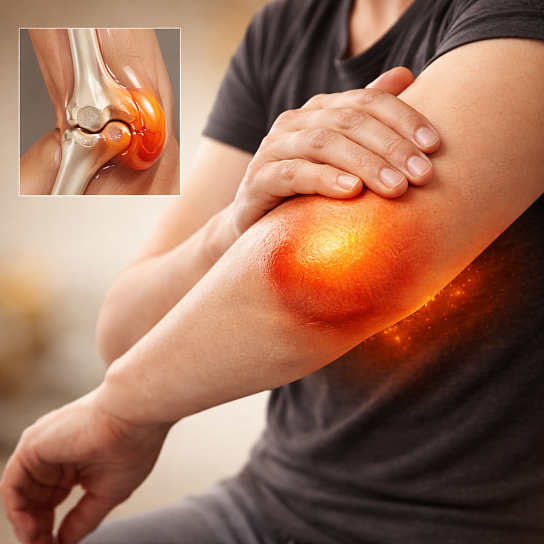
Виды и классификация
Существует несколько подходов к классификации бурсита — по течению, по характеру жидкости, по возбудителю и по локализации.
- По клиническому течению:
- Острый бурсит: Возникает внезапно, яркая симптоматика (боль, отек, покраснение). Часто связан с травмой или инфекцией.
- Подострый бурсит: Стертая симптоматика, процесс затухает.
- Хронический бурсит: Вялотекущее воспаление с периодическими обострениями. Возникает при длительном механическом раздражении.
- По характеру содержимого:
- Серозный: Жидкость стерильная, прозрачная или желтоватая.
- Гнойный: Содержит бактерии и гной (мутная, вязкая жидкость). Требует срочного лечения.
- Геморрагический: С примесью крови (после травмы).
- По возбудителю:
- Неспецифический: Вызван стафилококками, стрептококками.
- Специфический: При туберкулезе, гонорее, сифилисе (встречается редко).
- По локализации (наиболее частые формы):
- Локтевой бурсит («локоть студента», «локоть шахтера»).
- Препателлярный бурсит (коленный — «колено горничной», «колено священника»).
- Инфрапателлярный бурсит («колено прыгуна»).
- Плечевой (подакромиальный) бурсит.
- Ахиллобурсит (пяточный).
- Вертельный бурсит (тазобедренный сустав).
Причины и факторы риска
Бурсит может быть вызван как внешними механическими факторами, так и внутренними нарушениями в организме.
- Длительная микротравматизация (механическая): Самая частая причина. Постоянное давление или трение сустава о твердую поверхность (опора на локти, стояние на коленях, ношение неудобной обуви).
- Острая травма: Ушиб, падение на сустав, растяжение.
- Инфекция: Проникновение бактерий через ссадины, раны, а также занос инфекции из хронических очагов в организме (фурункулез, ангина).
- Аутоиммунные заболевания: Ревматоидный артрит, системная склеродермия.
- Нарушения обмена веществ: Подагра (отложение солей мочевой кислоты в сумку).
- Чрезмерные нагрузки: У спортсменов (теннисистов, футболистов, прыгунов).
- Факторы риска: Возраст, ожирение, сахарный диабет, прием стероидов.
Симптомы и признаки
Симптоматика варьируется в зависимости от локализации и остроты процесса, но общие черты неизменны.
- Отечность (припухлость): В области сустава появляется округлое, мягкое, флюктуирующее образование. При поверхностных бурситах (локоть, колено) отек виден сразу.
- Боль: Сначала ноющая, усиливающаяся при движении или давлении. При остром гнойном процессе боль становится пульсирующей, распирающей.
- Покраснение и гипертермия: Кожа над сумкой краснеет и становится горячей на ощупь. Это признак активного воспаления, особенно гнойного.
- Ограничение подвижности: Из-за боли и отека становится трудно полностью согнуть или разогнуть конечность.
- Общая интоксикация: При остром инфекционном бурсите возможно повышение температуры тела, слабость, озноб и увеличение близлежащих лимфоузлов.
- Хроническое течение: Характеризуется плотным отеком и умеренной болью при нагрузке, кожа подвижна и не изменена.
«Колено горничной» и «локоть студента»: бурсит часто называют по профессиям, так как он возникает от длительного давления на сустав.
Диагностика
Ключевая задача диагностики — отличить бурсит от артрита (воспаления самого сустава), тендинита и определить характер воспаления (гнойное или нет).
- Осмотр и пальпация: Врач оценивает отек, болезненность, флюктуацию, объем движений.
- Пункция бурсы: Основной метод. Забор жидкости для анализа:
- Визуальная оценка (цвет, прозрачность, наличие гноя, крови).
- Бактериологический посев (выявление возбудителя и его чувствительности к антибиотикам).
- Микроскопия (исключение кристаллов мочевой кислоты при подагре).
- УЗИ: Оценка объема жидкости, толщины стенок сумки, наличия спаек.
- Рентген: Для исключения патологии костей (переломы, остеофиты).
- МРТ: При глубоких бурситах (например, тазобедренного сустава) или для дифференциальной диагностики.
- Лабораторные анализы: Общий анализ крови (лейкоцитоз, СОЭ), анализ на мочевую кислоту.
Методы лечения и клинические рекомендации
Выбор метода лечения зависит от причины, стадии и характера содержимого бурсы. Важно начинать лечение как можно раньше, чтобы избежать хронизации процесса.
- Консервативное лечение (при асептическом и остром бурсите):
- Режим и иммобилизация: Обеспечение покоя, использование давящей повязки, ортеза, холод в первые 48 часов.
- Противовоспалительная терапия: Нестероидные противовоспалительные препараты (НПВП) в таблетках или мазях (диклофенак, ибупрофен).
- Лечебная пункция: Эвакуация жидкости с последующим введением кортикостероидов (гормонов) для подавления воспаления.
- Физиотерапия: После стихания острого воспаления назначают УВЧ, магнитотерапию, лазер, электрофорез.
- Хирургическое лечение:
- Вскрытие и дренирование: При гнойном бурсите. Сумку вскрывают, промывают антисептиками, устанавливают дренаж. Требует массивной антибиотикотерапии.
- Бурсэктомия (иссечение бурсы): При хроническом рецидивирующем бурсите, когда консервативные методы неэффективны, а стенки сумки значительно утолщены. Бурса удаляется полностью.
Клинические рекомендации:
- При легкой травме и отсутствии инфекции лечение начинают с покоя и НПВС.
- При подозрении на гнойный процесс показана срочная пункция или вскрытие.
- Антибиотики назначаются только при подтвержденной бактериальной природе бурсита.
- После стихания острого процесса обязательна реабилитация: ЛФК для восстановления объема движений.
Профилактика
- Использование защитных наколенников и налокотников при работе, связанной с длительным давлением на суставы (строительство, уборка, спорт).
- Правильная организация рабочего места (мягкие подкладки под локти).
- Правильная техника выполнения упражнений в спорте, разминка перед тренировкой.
- Своевременная обработка любых ран и ссадин в области суставов для предотвращения инфицирования.
- Лечение хронических заболеваний (подагра, диабет).
- Контроль веса для снижения нагрузки на суставы ног.
Врачи, которые лечат бурсит в нашей клинике
Травматология и ортопедия в клинике «Солнечная» – это отделение, где высококвалифицированные специалисты занимаются лечением заболеваний опорно-двигательного аппарата, включая бурситы различной локализации. Наши врачи проводят все необходимые исследования — от пункции и УЗИ до МРТ — и подбирают индивидуальную схему лечения. Мы владеем всеми современными методиками: от консервативной терапии и лечебных блокад до малоинвазивных хирургических вмешательств. Команда клиники «Солнечная» сопровождает пациента на всех этапах — от первой диагностики до полной реабилитации, помогая вернуться к активной жизни без боли.
Диагностика и лечение бурсита в Клинике Солнечная
Часто задаваемые вопросы (FAQ)
МРТ или КТ: какой метод лучше для диагностики травм позвоночника и суставов?
МРТ и КТ часто путают, но они видят разные структуры. Выбор зависит от того, что случилось:
- МРТ (магнитно-резонансная томография) лучше показывает мягкие ткани: диски, связки, мениски, мышцы, спинной мозг, нервы, защемления. Это метод №1 при грыжах, разрывах связок, травмах менисков, подозрении на повреждение нервных структур.
- КТ (компьютерная томография) лучше показывает кость и плотные структуры. Незаменима при сложных переломах (особенно позвоночника, таза), для оценки состояния костной ткани, при подозрении на внутрисуставные переломы.
Простое правило: если травма «костная» — вероятнее КТ. Если травма «связок, хрящей, дисков» — МРТ. В клинике «Солнечная» есть оба аппарата, и врач-ортопед или травматолог назначит именно то, что нужно.
Что делать при травме: как правильно оказать первую помощь?
Первые минуты после травмы определяют, насколько быстро и гладко пройдет восстановление. Алгоритм «P.O.L.I.C.E.» (современная версия R.I.C.E.):
-
Защита (Protection)— прекратите нагрузку, при необходимости используйте костыли, чтобы не усугубить повреждение.
-
Оптимальная нагрузка (Optimal Loading)— не полный покой, а щадящие движения, чтобы не атрофировались мышцы.
-
Лед (Ice)— холод (через полотенце) на 15–20 минут каждый час в первые 24–48 часов. Это сужает сосуды, уменьшает отек и гематому. Не грейте!
-
Компрессия (Compression)— эластичный бинт или специальный ортез, чтобы ограничить отек.
-
Возвышенное положение (Elevation)— держите конечность выше уровня сердца (лежа на диване, подложите подушку под ногу). Если есть деформация конечности, неестественное положение, невозможность опереться или сильная пульсирующая боль — вызывайте скорую или езжайте в травмпункт. В клинике «Солнечная» (Краснодар) есть круглосуточный травмпункт с рентгеном.
Плоскостопие у взрослых: лечится или только остановка?
Анатомически сформированное плоскостопие у взрослого человека «вылечить» (вернуть высокий свод) уже нельзя — кости и связки сложились в определенную конфигурацию. Однако это не значит, что нужно терпеть боль. Задача лечения — убрать симптомы и остановить прогрессирование:
- индивидуальные ортопедические стельки (не покупные в аптеке, а сделанные по слепку стопы) — они перераспределяют нагрузку, убирают боль в стопе, колене и даже пояснице;
- ЛФК — укрепление мышц голени и стопы, формирование правильного паттерна ходьбы;
- нормализация веса— лишние килограммы многократно увеличивают нагрузку;
- правильная обувь— жесткий задник, небольшой каблук (3–4 см).
При выраженном болевом синдроме, когда не помогают стельки и ЛФК, может быть показана хирургическая коррекция (артродез, подсадка сухожилий), но это крайний вариант.
Когда достаточно физиотерапии, а когда нужна замена сустава (эндопротезирование)?
Выбор между консервативным лечением и операцией определяется стадией артроза (износа сустава). На 1–2 стадии (боль после нагрузки, хрящевая щель сужена, но еще есть):
- работают нестероидные противовоспалительные (НПВС) курсами;
- хондропротекторы (глюкозамин, хондроитин) — помогают не всем, но пробовать стоит;
- физиотерапия, ЛФК (укрепление мышечного корсета), ударно-волновая терапия, внутрисуставные инъекции гиалуроновой кислоты («жидкий протез»).
- На 3–4 стадии (боль в покое, ночью, деформация сустава, рентгенологически — «кость о кость»):
- консервативное лечение уже малоэффективно;
- показано эндопротезирование (замена сустава на искусственный). Это операция, которая возвращает качество жизни: уходит боль, возвращается возможность ходить без палки. В клинике «Солнечная» (Краснодар) ортопеды проводят эндопротезирование тазобедренных и коленных суставов с коротким периодом реабилитации.










