В основе заболевания лежит нарушение липидного обмена. «Плохой» холестерин (липопротеины низкой плотности, ЛПНП) откладывается в стенках артерий, формируя атеросклеротические бляшки. Со временем бляшки увеличиваются, становятся плотными и могут полностью перекрыть просвет сосуда. Ткани, расположенные ниже места закупорки, перестают получать кислород и питательные вещества. Особенно чувствительны к этому сердце (ишемическая болезнь), мозг (риск инсульта) и мышцы ног (перемежающаяся хромота).
Атеросклероз
Краткое описание
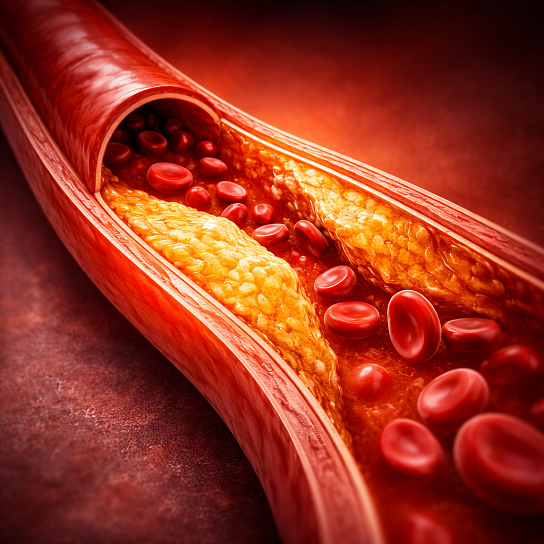
Виды и классификация
Единой классификации атеросклероза как такового нет. В клинической практике его разделяют по локализации поражения и по стадиям клинических проявлений.
- По локализации (преимущественному поражению):
- Атеросклероз аорты — может долго протекать бессимптомно, позже вызывает боли в спине и животе.
- Атеросклероз коронарных артерий — поражает сосуды сердца, проявляется стенокардией и инфарктом (ИБС).
- Атеросклероз брахиоцефальных артерий (сосудов шеи) — поражает артерии, питающие мозг, ведет к инсультам.
- Атеросклероз артерий нижних конечностей — вызывает ишемию ног, перемежающуюся хромоту, гангрену.
- Атеросклероз почечных артерий — приводит к вазоренальной гипертензии и нарушению функции почек.
- Атеросклероз мезентериальных (брыжеечных) артерий — вызывает "брюшную жабу" (боль в животе после еды).
- По стадии ишемии (для конечностей, по классификации Покровского-Фонтейна):
- I стадия: Боль в ногах только при очень интенсивной нагрузке.
- IIА стадия: Перемежающаяся хромота при ходьбе более 200 метров.
- IIБ стадия: Перемежающаяся хромота при ходьбе менее 200 метров.
- III стадия: Боль в покое (особенно ночью).
- IV стадия: Трофические язвы и гангрена.
Причины и факторы риска
Атеросклероз — мультифакториальное заболевание. Чем больше факторов риска у человека, тем выше вероятность его развития. Ключевую роль играют нарушения липидного обмена и состояние сосудистой стенки.
- Модифицируемые (изменяемые) факторы:
- Курение (главный фактор!): повреждает стенки сосудов, ускоряет рост бляшек.
- Артериальная гипертензия: высокое давление травмирует сосуды.
- Дислипидемия: повышенный уровень холестерина и триглицеридов.
- Сахарный диабет: делает сосуды уязвимыми.
- Ожирение и гиподинамия.
- Неправильное питание: избыток животных жиров, трансжиров.
- Стресс.
- Немодифицируемые (неизменяемые) факторы:
- Возраст: риск растет после 45-50 лет.
- Мужской пол: мужчины болеют раньше и чаще.
- Наследственная предрасположенность: ранние инфаркты у родственников.
Симптомы и признаки
Проявления атеросклероза зависят от того, какие артерии поражены. Долгое время болезнь может никак не давать о себе знать.
- Атеросклероз сосудов сердца: давящие боли за грудиной при нагрузке (стенокардия), одышка, аритмии.
- Атеросклероз сосудов мозга: головокружения, снижение памяти, шум в ушах, шаткость походки, головные боли.
- Атеросклероз артерий нижних конечностей: боль в икрах при ходьбе (перемежающаяся хромота), похолодание стоп, онемение, бледность кожи.
- Атеросклероз почечных артерий: стойкое повышение давления, изменение анализов мочи.
Атеросклероз находят у египетских мумий: ученые обнаружили бляшки в артериях фараонов, живших 3500 лет назад, у которых не было фастфуда.
Диагностика
Диагностика атеросклероза направлена не только на выявление самих бляшек, но и на оценку их влияния на кровоток, а также на выявление факторов риска.
- Лабораторная диагностика:
- Липидный профиль (общий холестерин, ЛПНП, ЛПВП, триглицериды).
- Уровень глюкозы крови.
- Инструментальная диагностика:
- УЗДС (ультразвуковое дуплексное сканирование) артерий: основной метод для сосудов шеи, ног, почек. Оценивает скорость кровотока и наличие бляшек.
- ЭКГ и нагрузочные пробы (тредмил-тест): для выявления ишемии сердца.
- Ангиография (коронарография, аортография): рентген с контрастом, «золотой стандарт» для точного определения места сужения.
- КТ-ангиография и МР-ангиография: современные неинвазивные методы, позволяющие получить 3D-изображение сосудов.
- Лодыжечно-плечевой индекс (ЛПИ): измерение давления на ноге и руке для оценки проходимости артерий ног.
Методы лечения и клинические рекомендации
Лечение атеросклероза должно быть комплексным и, как правило, пожизненным. Оно направлено на замедление прогрессирования бляшек, предотвращение осложнений и восстановление кровотока.
- Консервативное лечение (базовая терапия):
- Статины: снижают уровень «плохого» холестерина, стабилизируют бляшки.
- Антиагреганты (аспирин, клопидогрель): препятствуют образованию тромбов на поверхности бляшки.
- Гипотензивные препараты: контроль артериального давления.
- Препараты для контроля сахара (при диабете).
- Коррекция образа жизни:
- Полный отказ от курения.
- Диета с ограничением животных жиров.
- Регулярная физическая активность (ходьба не менее 40 минут в день).
- Хирургическое и эндоваскулярное лечение:
- Баллонная ангиопластика и стентирование: расширение суженного участка артерии и установка стента (трубчатого каркаса) через прокол в сосуде. Малоинвазивный метод.
- Шунтирование: создание обходного пути для крови с помощью собственной вены пациента или искусственного протеза (например, аорто-коронарное шунтирование на сердце или бедренно-подколенное на ноге).
- Эндартерэктомия: удаление бляшки вместе с внутренней оболочкой артерии (чаще на сонных артериях).
Клинические рекомендации:
- Целевой уровень ЛПНП зависит от группы риска пациента. Чем выше риск, тем ниже должен быть холестерин.
- Пациентам с ишемией нижних конечностей рекомендуется тренировочная ходьба для развития коллатерального кровообращения.
- При критической ишемии конечности (III-IV стадия) операция должна быть выполнена в экстренном порядке для спасения ноги.
Профилактика
- Отказ от курения.
- Здоровое питание с преобладанием овощей, фруктов, рыбы и ограничением красного мяса и жиров.
- Контроль массы тела.
- Регулярный контроль давления, холестерина и сахара.
- Ежедневная физическая активность.
- Своевременное лечение гипертонии и диабета.
Врачи, которые лечат атеросклероз в нашей клинике
Наши специалисты имеют большой опыт диагностики и лечения. Они подберут для вас индивидуальную программу обследования и лечения.
Кардиология в клинике «Солнечная» – это отделение, высококвалифицированные специалисты которого занимаются лечением сердечно-сосудистых заболеваний, включая ишемическую болезнь сердца, артериальную гипертензию, пороки сердца, хроническую сердечную недостаточность и нарушения ритма. Диагностика и лечение проводятся в соответствии с современными международными стандартами (ESC) с использованием передового оборудования и малоинвазивных методик.
Диагностика и лечение атеросклероза в Клинике Солнечная
Команда Клиники Солнечная сопровождает пациента на всех этапах — от первой диагностики до реабилитации и долгосрочного наблюдения.
Часто задаваемые вопросы (FAQ)
Можно ли принимать статины всю жизнь, и не опасно ли это для печени?
Статины — препараты, снижающие холестерин, — это основа вторичной профилактики инфарктов и инсультов. Для пациентов с уже перенесенными сосудистыми катастрофами или с очень высоким риском (сахарный диабет + гипертония + курение) прием статинов пожизненный. Страх «посадить печень» преувеличен. Современные статины (розувастатин, аторвастатин) в терапевтических дозах редко вызывают серьезные осложнения. Раз в 3–6 месяцев контролируют печеночные ферменты (АЛТ, АСТ). Если они повышаются незначительно — это не повод отменять препарат. Польза от стабилизации бляшки в сосуде (предотвращение инфаркта) многократно превышает минимальные риски. Отменять статины самостоятельно нельзя — это грозит «рикошетным» скачком холестерина и сосудистыми катастрофами.
Как правильно контролировать артериальное давление в домашних условиях?
Правильное измерение — это 90% точности диагноза. Ошибки многих: мерить «на бегу», после чашки кофе или с напряженной рукой. Алгоритм:
-
Используйте плечевой тонометр (запястные часто врут). Механический точнее, но автоматический удобнее, если периодически сверять с механическим.
-
Измеряйте сидя, опираясь на спинку стула, ноги не скрещены, рука на уровне сердца (лежит на столе).
-
За 30 минут не курить, не пить кофе, не нервничать. Перед измерением посидеть спокойно 5 минут.
-
Измеряйте 2 раза в день: утром (после туалета, до еды и лекарств) и вечером (перед ужином).
-
Записывайте в дневник: давление + пульс + время. Не делайте выводы по одному высокому значению — важны средние цифры за неделю.
Что лучше для диагностики: ЭКГ, Холтер или УЗИ сердца?
Эти методы не конкурируют, а дополняют друг друга. У каждого своя задача:
-
ЭКГ - «моментальный снимок». Показывает ритм, признаки ишемии (кислородного голодания) в тот самый момент, когда вы лежите. Идеально для скрининга.
-
Холтер (суточное мониторирование) — «видеозапись» работы сердца за 24–48 часов. Позволяет поймать редкие аритмии, эпизоды безболевой ишемии (во сне, при стрессе), оценить пульс в движении.
-
ЭхоКГ (УЗИ сердца) — смотрит анатомию: клапаны, стенки, размеры камер, сократимость (фракцию выброса). Незаменимо при пороках, гипертонии, после инфарктов. Что назначить — решает кардиолог. Часто требуется комплекс: ЭКГ + ЭхоКГ + Холтер для полной картины.
Какие жалобы требуют немедленного вызова скорой, а с какими можно планово прийти к кардиологу?
Немедленно вызывайте скорую (103) при:
-
давящей, жгучей боли за грудиной, которая длится более 15 минут и не снимается нитроглицерином (инфаркт);
-
внезапной резкой одышке в покое, особенно с чувством нехватки воздуха;
-
сильном сердцебиении с головокружением, потемнением в глазах, потерей сознания (опасные аритмии);
-
резкой слабости с холодным потом и падением давления. С этими симптомами медлить нельзя — каждая минута на счету. Планово к кардиологу можно прийти с:
-
«перебоями» в работе сердца, которые проходят самостоятельно;
-
отеками ног к вечеру;
-
одышкой при привычной нагрузке (подъем на 2-й этаж);
-
давлением выше 140/90, если оно не сопровождается резким ухудшением самочувствия. В клинике «Солнечная» (Краснодар) кардиолог проведет обследование и назначит лечение.











