Склеропластика — это офтальмохирургическая операция, направленная на укрепление склеры (наружной белковой оболочки) глазного яблока с целью остановить прогрессирование близорукости (миопии) . В отличие от лазерной коррекции, склеропластика не улучшает зрение, а предотвращает его дальнейшее ухудшение. Операция чаще всего проводится детям и подросткам в возрасте от 8 до 16 лет, когда глазное яблоко активно растет и склера может чрезмерно растягиваться, смещая фокус
Склеропластика
Краткое описание
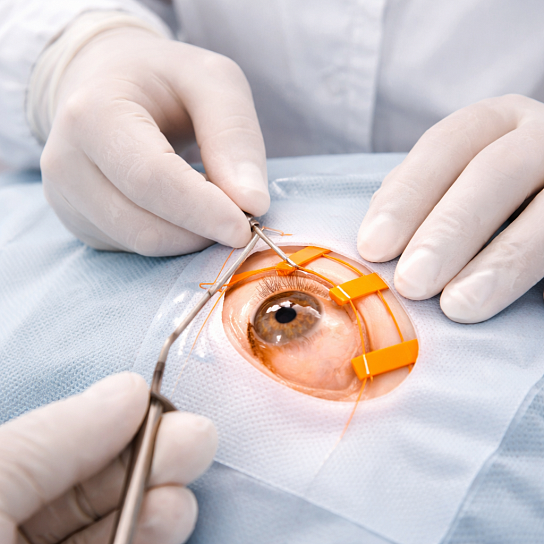
Цель предоперационной диагностики
Подтверждение диагноза прогрессирующей миопии, определение степени и скорости ухудшения зрения, оценка передне-заднего размера глазного яблока, а также исключение противопоказаний к оперативному вмешательству.
Важно установить, что снижение зрения составляет более 0,5–1 диоптрии в год, а консервативные методы коррекции (очки, линзы, аппаратное лечение) не дают эффекта. Также оценивается общее состояние здоровья пациента и наличие хронических заболеваний.
Анализы и предоперационная подготовка
- Лабораторные анализы:
- Общий анализ крови (с лейкоцитарной формулой и СОЭ) — для исключения воспалительных процессов.
- Общий анализ мочи.
- Коагулограмма (протромбиновое время, МНО, АЧТВ) — оценка свертывающей системы крови.
- Биохимический анализ крови (глюкоза, креатинин, АЛТ, АСТ) — по показаниям.
- Исследование на инфекции: RW (сифилис), HBsAg (гепатит В), anti-HCV (гепатит С), anti-HIV (ВИЧ).
- Инструментальные исследования:
- Оценка остроты зрения (визометрия).
- Рефрактометрия (компьютерная) — для определения рефракционной способности глаза и подтверждения миопии .
- Эхобиометрия (УЗИ глаза) — измерение передне-заднего размера глазного яблока .
- Биомикроскопия — осмотр структур глаза под микроскопом.
- Офтальмоскопия — осмотр глазного дна для оценки состояния сетчатки.
- Электрокардиография (ЭКГ).
- Флюорография (или рентгенография грудной клетки) — для взрослых пациентов.
- Консультации специалистов:
- Офтальмолог (основной) — определение показаний и выбор метода операции.
- Терапевт (или педиатр для детей) — заключение об отсутствии противопоказаний.
- Анестезиолог — осмотр для выбора метода обезболивания.
- ЛОР, стоматолог — для детей, для санации хронических очагов инфекции .
- Невролог — для детей с диспансерным наблюдением .
- Дополнительная подготовка:
- Исключение приема препаратов, влияющих на свертываемость крови (аспирин, НПВС, антикоагулянты), за 2 недели до операции — после согласования с врачом.
- Отказ от алкоголя за 2–3 дня до операции.
- В день операции: голод в течение 7–8 часов, воду можно пить не позднее чем за 3 часа до операции .
- При необходимости — прием успокоительных препаратов по назначению врача .
- Для детей: справка о проведенных прививках и об эпидемиологическом окружении .
Техника проведения операции
Склеропластика выполняется под местной анестезией (у подростков и взрослых) или под общим наркозом (у детей младшего возраста) . Операция длится от 30 до 60 минут на оба глаза . В зависимости от степени миопии и анатомических особенностей применяются различные методики:
- Упрощенная (инъекционная) склеропластика — через 3–6 микроскопических проколов с помощью шприца вводится жидкий укрепляющий материал (гель на основе коллагена, биополимер или синтетическое вещество), который застывает и создает каркас, препятствующий растяжению склеры.
- Простая склеропластика — через 4 микроразреза вводятся небольшие лоскуты-трансплантаты (размером 0,5–1 см) из биологического (твердая мозговая оболочка, фасция бедра) или синтетического материала (силикон, полимер). Лоскуты фиксируются, со временем срастаются со склерой и укрепляют ее.
- Сложная меридиональная склеропластика — при быстром прогрессировании заболевания. Выполняется 5–7 микроразрезов, временно рассекаются глазодвигательные мышцы, после чего устанавливаются укрепляющие лоскуты, охватывающие заднюю поверхность глаза в виде бандажа. Затем мышцы сшиваются.
- Склеропластика по Снайдеру-Томпсону — сложная методика, при которой длинный трансплантат огибает глазное яблоко в области зрительного нерва и макулы, фиксируясь несколькими швами.
После операции на конъюнктиву накладываются швы, которые снимаются через 7–10 дней.
Длительность
- Операция (на оба глаза): 30–60 минут
- Пребывание в клинике после операции: 2–3 часа, затем пациент отправляется домой
- Снятие швов: на 7–10-е сутки
Показания и противопоказания
Показания
- Прогрессирующая близорукость (миопия) с ежегодным снижением зрения более чем на 0,5–1 диоптрию .
- Высокая степень миопии (от –4 до –6 диоптрий и выше) .
- Увеличение передне-заднего размера глазного яблока, выявленное на УЗИ .
- Неэффективность консервативных методов лечения (очки, линзы, аппаратная терапия) .
- Риск развития осложнений близорукости (отслойка сетчатки, дистрофические изменения сетчатки) .
- Подготовка женщин с высокой миопией к естественным родам (для снижения риска отслойки сетчатки)
Противопоказания
- Возраст до 8 лет (исключение — индивидуальные показания).
- Острые инфекционные заболевания (ОРВИ, грипп).
- Воспалительные заболевания глаз (конъюнктивит, кератит, увеит).
- Истончение склеры, травматическое рубцевание склеры.
- Обострение хронических заболеваний.
- Тяжелые соматические заболевания в стадии декомпенсации.
- Злокачественные новообразования в области глаз или прилегающих тканей
Процесс реабилитации
В первые 1–2 дня после операции — ношение защитной повязки, закапывание назначенных глазных капель. Швы снимаются на 7–10-е сутки. В течение 2–3 недель запрещены баня, сауна, бассейн, физические нагрузки.
Зрительные нагрузки (чтение, компьютер) ограничиваются на 2–3 недели. Контрольные осмотры у офтальмолога — через 1 неделю, 1 месяц, 3 месяца, 6 месяцев и 1 год.
Серьезных физических нагрузок следует избегать в течение 1 года.
Врачи, которые выполняют склеропластику в нашей клинике
В нашей клинике склеропластику выполняют высококвалифицированные офтальмохирурги, специализирующиеся на лечении прогрессирующей миопии у детей и взрослых.
Наши специалисты владеют всеми современными методиками — от упрощенной инъекционной до сложной меридиональной склеропластики с использованием биосовместимых материалов ведущих производителей.
Операции проводятся с применением операционных микроскопов и микрохирургического инструментария, что обеспечивает высокую точность и минимальную травматизацию тканей. Индивидуальный подход к выбору метода операции, тщательное предоперационное планирование и детальное ведение в реабилитационном периоде позволяют нашим врачам добиваться стабилизации близорукости, предотвращения осложнений и сохранения зрения у пациентов.
Часто задаваемые вопросы (FAQ)
Что делать при внезапной вспышке молний или «пелены» перед глазом?
Это состояние может быть признаком офтальмологических катастроф. Немедленно (в течение нескольких часов) обратиться к офтальмологу нужно, если:
- вспышки (фотопсии)— яркие молнии, искры, особенно сбоку или по краю поля зрения, появляются при движении глаз или в темноте;
- пелена, тень или «штора»— ощущение, что часть поля зрения закрыта занавеской;
- внезапное множество плавающих мушек (как «чернильная клякса» или «паутина»).
Эти симптомы могут быть признаками:
- отслойки сетчатки — требует срочной лазерной коагуляции или операции, иначе слепота;
- кровоизлияния в стекловидное тело;
- разрыва сетчатки.
Не ждите «понедельника» и не спите до утра. В клинике «Солнечная» (Краснодар) есть дежурный офтальмолог, который проведет осмотр с широким зрачком.
Лазерная коррекция зрения: есть ли возрастные ограничения?
Лазерная коррекция (LASIK, FemtoLASIK, RELEX SMILE) проводится в возрасте от 18 до 45–50 лет. Нижняя граница связана с тем, что глазное яблоко должно закончить рост, а зрение стабилизироваться (минус не должен меняться не менее 1–1,5 лет). Верхняя граница не абсолютная: если у вас нет катаракты и возрастных изменений роговицы, коррекцию можно сделать и в 50–55 лет. Но есть важный нюанс: после 40–45 лет у всех начинается пресбиопия (возрастная дальнозоркость, когда трудно читать вблизи). Если сделать коррекцию «на ноль», вы будете хорошо видеть вдаль, но для чтения понадобятся очки. Поэтому часто в этом возрасте предлагают моновизию (один глаз «на ноль», другой на минус для близи) или мультифокальную коррекцию. Решение принимается после полной диагностики.
Как часто проверять внутриглазное давление после 40 лет?
Глаукома — коварное заболевание, которое долго протекает без симптомов, но необратимо разрушает зрительный нерв. После 40 лет измерение внутриглазного давления (ВГД) должно входить в ежегодный обязательный чек-ап, даже если вы отлично видите. Если у вас есть факторы риска (близорукость высокой степени, сахарный диабет, глаукома у близких родственников, афро-карибское происхождение), начинать проверки нужно с 35 лет. Важно: однократного измерения «пипеткой» (бесконтактным методом) недостаточно. В клинике «Солнечная» (Краснодар) офтальмологи проводят комплексную диагностику: тонометрию по Маклакову (более точный метод), осмотр глазного дна (диска зрительного нерва) и, при необходимости, оптическую когерентную томографию (ОКТ) для оценки толщины нервных волокон.
Компьютерный зрительный синдром: это привыкание или заболевание?
Это не привыкание и не болезнь в классическом смысле, а функциональное состояние, вызванное длительной работой за экраном. Глаза «забывают» моргать (частота моргания снижается в 4–5 раз), слезная пленка пересыхает, а цилиарная мышца (отвечающая за фокусировку) находится в постоянном напряжении. Симптомы: сухость, жжение, покраснение, «песок» в глазах, затуманивание, головная боль. Если ничего не делать, состояние может перейти в синдром сухого глаза и спазм аккомодации (ложная близорукость). Лечение: увлажняющие капли (слезозаменители) без консервантов, правило «20–20–20» (каждые 20 минут смотреть на 20 секунд вдаль на 20 футов ≈ 6 метров), правильно организованное освещение и очки с антибликовым покрытием.











