Радиочастотная абляция (РЧА) — это малоинвазивный метод лечения, основанный на воздействии высокочастотных радиоволн на патологические ткани, что приводит к их нагреву и термическому разрушению (некрозу). Процедура выполняется под контролем ультразвука, компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ) с помощью специального электрода, который вводится через прокол кожи непосредственно в очаг поражения.
Радиочастотная абляция (РЧА)
Краткое описание
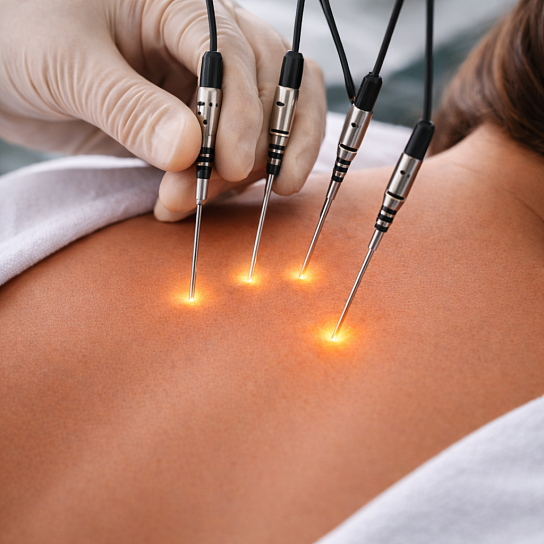
Цель предоперационной диагностики
Точное определение локализации, размеров, количества и характера патологического очага, оценка его отношения к окружающим анатомическим структурам (сосудам, нервам, протокам), а также исключение противопоказаний к процедуре.
Важно определить гистологическую верификацию образования (при онкологических заболеваниях), оценить функциональное состояние органа, в котором расположен очаг, и общее состояние пациента для выбора оптимальной техники абляции и анестезиологического пособия.
Анализы и предоперационная подготовка
-
Лабораторные анализы:
- Общий анализ крови (с лейкоцитарной формулой и СОЭ) - для исключения анемии, воспалительных процессов.
- Биохимический анализ крови (глюкоза, креатинин, мочевина, АЛТ, АСТ, общий белок, билирубин, щелочная фосфатаза) - оценка функции печени, почек, углеводного обмена.
- Коагулограмма (протромбиновое время, МНО, АЧТВ, фибриноген, тромбоциты) - оценка свертывающей системы крови.
- Общий анализ мочи.
- Исследование на инфекции: RW (сифилис), HBsAg (гепатит В), anti-HCV (гепатит С), anti-HIV (ВИЧ).
- Онкомаркеры (по показаниям).
- Определение группы крови и резус-фактора.
- Инструментальные исследования:
- Ультразвуковое исследование (УЗИ) зоны интереса - основное исследование для визуализации очага, планирования траектории введения электрода.
- Компьютерная томография (КТ) с контрастированием - для точной оценки размеров, локализации, отношения к сосудам.
- Магнитно-резонансная томография (МРТ) - при необходимости более детальной визуализации мягких тканей.
- Эхокардиография (ЭхоКГ) - при кардиологических вмешательствах.
- Электрокардиография (ЭКГ), холтеровское мониторирование - при абляции аритмий.
- Биопсия опухоли (до или во время процедуры) - гистологическая верификация.
-
Консультации специалистов:
- Онколог/хирург - определение показаний к РЧА.
- Кардиолог/аритмолог - при абляции сердца.
- Гинеколог - при абляции миомы матки.
- Флеболог - при лечении варикозной болезни.
- Терапевт - заключение об отсутствии противопоказаний.
- Анестезиолог - осмотр для выбора метода обезболивания.
-
Дополнительная подготовка:
- Исключение приема препаратов, влияющих на свертываемость крови (аспирин, НПВС, антикоагулянты), за 2-3 недели до процедуры - после согласования с лечащим врачом.
- Отказ от курения за 2-3 дня до процедуры.
- Отказ от алкоголя за 2-3 дня до процедуры.
- В день процедуры: голод (6-8 часов), отсутствие жидкости за 4 часа до процедуры (при общей анестезии или седации).
Техника проведения операции
Радиочастотная абляция выполняется в операционной или процедурной под контролем ультразвука, КТ или МРТ. Метод обезболивания зависит от локализации и объема вмешательства: местная анестезия с седацией, регионарная анестезия или общая анестезия.
- Онкология (печень, почки, легкие):
Под контролем УЗИ или КТ выбирается оптимальная точка входа. Производится прокол кожи, через который вводится электрод-игла (радиочастотный аппликатор) под визуальным контролем до достижения патологического очага. Электрод подключается к генератору радиочастотной энергии. Подается высокочастотный ток (460-500 кГц), который вызывает нагрев тканей вокруг электрода до 60-100 C, что приводит к коагуляционному некрозу опухоли в заданной зоне. Время воздействия составляет от 10 до 30 минут в зависимости от размера образования. При необходимости может выполняться многократное позиционирование электрода для полного охвата опухоли. После абляции игла извлекается, зона пункции тампонируется или ушивается.
- Кардиология (абляция аритмий):
Через бедренную, подключичную или яремную вену под рентген-контролем проводится катетер с электродом в полости сердца. С помощью электрофизиологического картирования определяются зоны патологической активности (триггерные зоны). Через катетер подается радиочастотная энергия, создающая точечный ожог ткани (рубец), который блокирует проведение патологических импульсов. Длительность процедуры зависит от типа аритмии и может составлять от 1 до 4 часов.
- Гинекология (абляция миомы матки):
Под контролем УЗИ или лапароскопии в миоматозный узел вводится радиочастотный аппликатор. Проводится абляция узла, вызывая его термическое разрушение с последующим уменьшением размеров.
-
Флебология (радиочастотная облитерация вен):
Под контролем УЗИ в расширенную вену (большая подкожная вена, малая подкожная вена) через пункцию вводится радиочастотный катетер. Вдоль катетера подается анестетик для защиты окружающих тканей. Катетер нагревается до 120°C и медленно извлекается, вызывая спазм и облитерацию (закрытие) вены.
Длительность
- РЧА опухоли печени/почки: 30–90 минут.
- РЧА опухоли легкого: 45–90 минут.
- РЧА аритмий (катетерная абляция): 1–4 часа.
- РЧА миомы матки: 30–60 минут.
- Радиочастотная облитерация вен: 30–60 минут.
- Пребывание в стационаре: от нескольких часов (амбулаторно) до 1–3 суток.
Показания и противопоказания
Показания
Онкология: первичный рак печени на ранних стадиях (до 3-5 см); метастазы в печени (ограниченное количество); рак почки (опухоли до 3-5 см); рак легкого (периферические опухоли); неоперабельные опухоли (паллиативное лечение).
-
Кардиология: фибрилляция предсердий (пароксизмальная, персистирующая); трепетание предсердий; желудочковые тахикардии; дополнительные проводящие пути (WPW-синдром); наджелудочковые тахиаритмии.
-
Гинекология: симптомная миома матки (обильные менструации, болевой синдром, сдавление соседних органов).
-
Флебология: варикозная болезнь с несостоятельностью магистральных подкожных вен; несостоятельные перфорантные вены; телеангиэктазии (по показаниям).
Противопоказания
Нарушения свертываемости крови (некорригируемые).
Острые инфекционные заболевания, сепсис.
Беременность.
Онкология: наличие отдаленных метастазов (при планировании радикального лечения); прорастание опухоли в крупные сосуды; асцит (при абляции печени).
Кардиология: тромбы в полости сердца (при абляции аритмий); острый инфаркт миокарда; нестабильная стенокардия.
Процесс реабилитации
Реабилитационный период после радиочастотной абляции значительно короче, чем после открытых операций, и зависит от локализации вмешательства.
После РЧА печени, почек, легких:
- В первые 2-6 часов: постельный режим, контроль артериального давления и пульса.
- На 1-2-е сутки: активизация, выписка из стационара (в зависимости от объема вмешательства).
- В течение 1-2 недель: ограничение физических нагрузок, подъема тяжестей (более 5 кг).
- В течение 2-4 недель: исключение горячих ванн, сауны, бани, бассейна.
- Контрольная визуализация (УЗИ, КТ, МРТ) через 1, 3, 6, 12 месяцев для оценки эффекта.
После катетерной абляции аритмий:
- В первые 6-12 часов: постельный режим с ограничением сгибания ноги (при бедренном доступе).
- Выписка: на 1-2-е сутки (при неосложненном течении).
- В течение 2-4 недель: ограничение физических нагрузок, подъема тяжестей.
- Назначение антиаритмических препаратов (по показаниям).
- Контрольная ЭКГ, холтеровское мониторирование через 1, 3, 6, 12 месяцев.
После радиочастотной облитерации вен:
- Сразу после процедуры: ходьба в течение 30-40 минут.
- Ношение компрессионного трикотажа (чулки, гольфы) в течение 2-4 недель (24 часа в сутки первые 3-7 дней, затем днем).
- Физическая активность: рекомендуется ходьба, исключаются тяжелые физические нагрузки на 2 недели.
- Контрольное УЗИ вен через 1, 3, 6, 12 месяцев.
После РЧА миомы матки:
- В первые 24 часа: наблюдение в стационаре.
- В течение 1-2 недель: ограничение физических нагрузок, подъема тяжестей.
- Воздержание от половых контактов на 2-4 недели.
- Контрольное УЗИ малого таза через 1, 3, 6, 12 месяцев.
Врачи, которые выполняют радиочастотную абляцию в нашей клинике
В нашей клинике радиочастотную абляцию выполняют высококвалифицированные специалисты разных направлений: интервенционные онкологи, кардиологи-аритмологи, гинекологи, флебологи, прошедшие специализированную подготовку по проведению процедур под контролем УЗИ, КТ и электрофизиологического картирования.
Наши врачи имеют многолетний опыт выполнения РЧА при опухолях печени, почек, легких, аритмиях различного генеза, варикозной болезни и миоме матки. Операции проводятся на современном оборудовании ведущих производителей (процедурные рентгеновские установки, аппараты УЗИ экспертного класса, электрофизиологические системы 3D-картирования).
Индивидуальный подход к выбору метода и техники абляции, тщательное предоперационное планирование и детальное послеоперационное ведение позволяют нашим специалистам добиваться высокой эффективности лечения с минимальным риском осложнений и максимальным сохранением качества жизни пациентов.
Часто задаваемые вопросы (FAQ)
Какие симптомы говорят о тромбозе глубоких вен и почему это опасно?
Симптомы могут быть слабо выраженными или отсутствовать, но проявления включают:
-
Отек одной ноги (реже руки), обычно в голени, лодыжке или бедре
-
Боль или чувство распирания в пораженной конечности, часто начинающаяся в икре
-
Покраснение или посинение кожи над тромбом
-
Повышение температуры кожи в этой области
-
Уплотнение подкожных вен (ощущение "тяжа")
-
Усиление боли при тыльном сгибании стопы (симптом Хоманса)
Почему это опасно?
Главная опасность тромбоэмболия легочной артерии (ТЭЛА):
-
Фрагмент тромба может оторваться и с током крови попасть в легочную артерию
-
Это вызывает внезапную одышку, боль в груди, кровохарканье, обморок
-
При массивной ТЭЛА возможна мгновенная смерть из-за острой сердечно-легочной недостаточности
Другие осложнения:
-
Посттромботический синдром (хроническая боль, отек, трофические язвы) из-за повреждения клапанов вен
-
Венозная гангрена (редко) при тотальном тромбозе
Важно: при подозрении на ТГВ необходима срочная консультация врача и УЗИ вен. Не разминайте и не массируйте ногу это может спровоцировать отрыв тромба.
Можно ли заниматься спортом с сосудистыми звездочками, или это усугубит ситуацию?
Мало того что можно, это еще и нужно! Но с умом. Полезны динамические нагрузки: плавание, скандинавская ходьба, велосипед, легкий бег — они заставляют мышцы голени сокращаться и «выталкивать» кровь вверх, работая как природный насос. А вот вредны статические нагрузки: тяжелая атлетика, пауэрлифтинг, долгое стояние на ногах или сидение «нога на ногу». Если у вас есть предрасположенность, даже с «просто звездочками» стоит носить компрессионные гольфы во время тренировок. Спорт не усугубит ситуацию, если вы исключите резкие прыжки и чрезмерные веса. Врачи клиники «Солнечная» всегда рекомендуют пациентам с варикозом не уходить в «щадящий режим», а наоборот — больше ходить.
Чем отличаются лазерная коагуляция (ЭВЛК) от традиционной флебэктомии?
Разница — как между лазерной указкой и скальпелем. ЭВЛК (эндовенозная лазерная коагуляция) проводится через прокол кожи: под контролем УЗИ в вену вводится тонкий световод, лазер «запаивает» сосуд изнутри. Никаких разрезов, швов и наркоза — достаточно местной анестезии. Пациент уходит домой в тот же день и сразу встает на ноги. Традиционная флебэктомия — это «открытая» операция: через разрезы удаляют пораженную вену. Она более травматична, требует госпитализации и длительной реабилитации. В клинике «Солнечная» отдают предпочтение лазерным технологиям как золотому стандарту — это безопасно, эстетично и комфортно.
Когда варикозное расширение вен требует операции, а когда достаточно ношения компрессионного трикотажа?
Компрессионный трикотаж — это база, но он лечит не сами вены, а создает каркас, облегчая отток крови. Если у вас сосудистые звездочки, отеки к вечеру и легкая усталость ног, грамотно подобранные чулки или гольфы могут быть единственной мерой. Операция (лазерная или хирургическая) необходима, когда появляются узлы, выпирающие вены, трофические изменения (потемнение кожи, зуд), ночные судороги или когда консервативная терапия перестает помогать.
Главный критерий — не косметический дефект, а нарушение венозного оттока, подтвержденное УЗИ. В клинике «Солнечная» (Краснодар) сначала всегда проводят дуплексное сканирование, чтобы точно определить стадию заболевания.











