Плазмолифтинг суставов, или аутоплазмотерапия, — это метод лечения заболеваний и травм суставов, основанный на введении в пораженную область собственной обогащенной тромбоцитами плазмы крови пациента. Процедура стимулирует естественные процессы регенерации тканей, уменьшает воспаление, способствует восстановлению хрящевой ткани и улучшает функцию сустава.
Плазмолифтинг суставов (аутоплазмотерапия)
Краткое описание
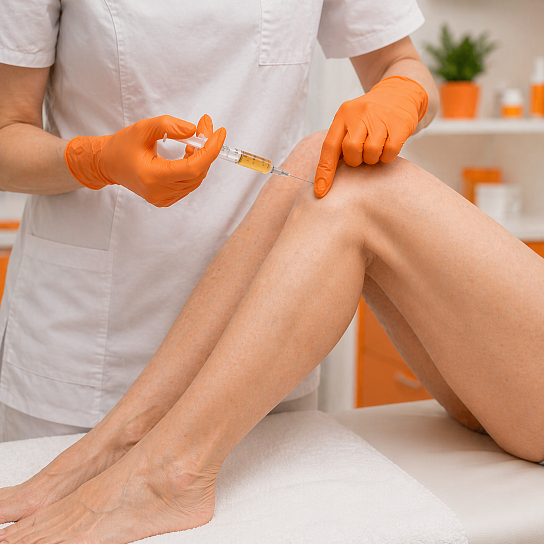
Цель предоперационной диагностики
Подтверждение наличия патологии сустава (остеоартроз, тендинит, повреждение связок), определение степени тяжести заболевания, оценка состояния хрящевой ткани и окружающих структур, а также исключение противопоказаний к процедуре.
Важно установить, является ли пациент подходящим кандидатом для аутоплазмотерапии, поскольку метод наиболее эффективен на начальных и средних стадиях дегенеративных заболеваний суставов. Диагностика также позволяет выявить возможные очаги инфекции, которые требуют санации перед проведением процедуры.
Область исследования
Область воздействия при плазмолифтинге определяется локализацией патологического процесса. Чаще всего процедура выполняется на следующих суставах и структурах:
-
Коленный сустав (наиболее частая локализация) — внутрисуставное введение плазмы при гонартрозе, повреждениях менисков и связок.
-
Тазобедренный сустав — при коксартрозе начальных стадий.
-
Плечевой сустав — при тендинопатии вращательной манжеты, адгезивном капсулите («замороженном плече»), акромиально-ключичном артрозе.
-
Голеностопный сустав — при посттравматическом артрозе, тендините ахиллова сухожилия.
-
Локтевой сустав — при эпикондилите («локте теннисиста»), артрозе.
-
Мелкие суставы кистей и стоп — при артрозе, ревматоидном артрите.
-
Связки и сухожилия — при тендинопатиях, частичных разрывах, энтезопатиях.
Анализы и предоперационная подготовка
Перед проведением плазмолифтинга пациенту необходимо выполнить ряд исследований, чтобы убедиться в безопасности процедуры и исключить противопоказания.
Лабораторная диагностика включает общий анализ крови с развернутой лейкоцитарной формулой для исключения воспалительного процесса, коагулограмму для оценки свертывающей системы (так как нарушение свертываемости является противопоказанием), а также анализы на гепатиты В и С, сифилис и ВИЧ.
Дополнительно может проводиться биохимический анализ крови с определением уровня глюкозы, С-реактивного белка и ревматоидного фактора при подозрении на системные заболевания.
Инструментальная диагностика включает рентгенографию сустава в двух проекциях для оценки степени артроза, а также магнитно-резонансную томографию (МРТ) при необходимости детальной визуализации мягкотканных структур — менисков, связок, сухожилий.
За 5–7 дней до процедуры рекомендуется исключить прием нестероидных противовоспалительных препаратов и кортикостероидов, так как они могут снижать активность тромбоцитов. В день процедуры пациент должен быть гидратирован (выпить достаточное количество воды) для улучшения забора крови.
Как проводится
Процедура плазмолифтинга выполняется амбулаторно и занимает около 60–90 минут, включая все этапы.
- Вначале у пациента из вены забирается 20–40 мл венозной крови в специальную пробирку с антикоагулянтом.
- Пробирка помещается в центрифугу, где в течение 10–15 минут происходит разделение крови на фракции: эритроциты опускаются на дно, а в верхней части остается плазма, обогащенная тромбоцитами. Концентрация тромбоцитов в полученном препарате в 3–5 раз превышает их содержание в цельной крови.
- Затем под ультразвуковым контролем (для точности введения) врач выполняет инъекцию полученной плазмы в полость пораженного сустава или в область поврежденной связки, сухожилия. Для минимизации дискомфорта используется тонкая игла, возможно предварительное местное обезболивание.
После введения пациент находится под наблюдением 15–20 минут.
В зависимости от заболевания и его тяжести курс лечения составляет 2–4 процедуры с интервалом 2–4 недели.
Длительность
-
Забор крови и центрифугирование: 15–20 минут.
-
Подготовка и проведение инъекции: 10–15 минут.
-
Общая продолжительность одного сеанса (с учетом подготовительного этапа и наблюдения): 60–90 минут.
-
Курс лечения: 2–4 процедуры с интервалом 2–4 недели между ними.
Показания и противопоказания
Показания:
-
Остеоартроз (гонартроз, коксартроз) I–III стадии.
-
Тендинопатии и тендиниты (плечевого сустава, ахиллова сухожилия, локтевого — эпикондилит).
-
Повреждения связок (частичные разрывы, растяжения).
-
Повреждения менисков коленного сустава (начальные стадии, после артроскопической резекции).
-
Адгезивный капсулит плечевого сустава («замороженное плечо»).
-
Посттравматический артроз и затянувшееся восстановление после травм.
-
Реабилитация после артроскопических операций (пластика ПКС, резекция мениска).
-
Хондропатия надколенника.
-
Плантарный фасциит (пяточная шпора).
Противопоказания:
- Онкологические заболевания (в активной стадии, без ремиссии).
-
Острые инфекционные заболевания (ОРВИ, грипп, бактериальные инфекции).
-
Гнойный артрит или другие инфекционные процессы в суставе.
-
Нарушения свертываемости крови (гемофилия, тромбоцитопении).
-
Тромбоцитопения (снижение количества тромбоцитов менее 100–120×10⁹/л).
-
Тяжелые анемии (гемоглобин ниже 100 г/л).
-
Сепсис или системный воспалительный синдром
Реабилитация
Реабилитационный период после плазмолифтинга суставов обычно короткий и не требует серьезных ограничений. В первые 24–48 часов после процедуры рекомендуется щадить оперированный сустав: избегать интенсивных физических нагрузок, длительной ходьбы или стояния. Возможно появление легкой болезненности и отека в месте инъекции, которые проходят самостоятельно. Холод (лед, завернутый в ткань) прикладывается на 10–15 минут несколько раз в день для уменьшения дискомфорта.
В течение первых 3–5 дней исключается прием нестероидных противовоспалительных препаратов (ибупрофен, диклофенак, кеторолак), так как они могут подавлять активность тромбоцитов и снижать эффективность процедуры. Через 3–5 дней пациент может возвращаться к привычной активности, включая легкие физические упражнения, плавание, ходьбу. Спортивные нагрузки и интенсивные тренировки рекомендуется ограничить на 1–2 недели.
Положительный эффект от процедуры обычно начинает ощущаться через 2–4 недели после первого введения и нарастает после завершения полного курса (2–4 инъекции). Для поддержания результата может быть рекомендовано проведение поддерживающих процедур 1–2 раза в год.
Врачи, которые выполняют плазмолифтинг суставов в нашей клинике
В нашей клинике плазмолифтинг суставов выполняют травматологи-ортопеды и врачи спортивной медицины, имеющие большой опыт в проведении инъекционных методов лечения.
Травматологи-ортопеды нашей клиники
Наши специалисты владеют методикой забора и приготовления обогащенной тромбоцитами плазмы с использованием сертифицированных систем и центрифуг, что обеспечивает высокое качество получаемого препарата.
Все инъекции выполняются под ультразвуковым контролем, что гарантирует точность введения в полость сустава или целевую зону связки/сухожилия и максимальную эффективность процедуры.
Решаемые проблемы
Индивидуальный подход к составлению схемы лечения, учет стадии заболевания и сопутствующих факторов позволяют нашим врачам добиваться значительного уменьшения болевого синдрома, улучшения функции сустава и замедления прогрессирования дегенеративных изменений.
Часто задаваемые вопросы (FAQ)
Когда при болях в суставах достаточно физиотерапии, а когда требуется замена сустава (эндопротезирование)
Грыжа — это дефект в мышечно-апоневротическом слое, через который выходят внутренние органы (чаще петля кишечника или сальник). Коварство в том, что грыжа не рассасывается и не «зарастает». Тактика:
- Выжидательная (наблюдение) возможна только при:
- очень маленьких грыжах (до 1–1,5 см) без тенденции к росту;
- у пациентов с тяжелыми сопутствующими заболеваниями, где риск наркоза выше риска ущемления;
- при отсутствии болей и дискомфорта.
- Плановая операция (герниопластика) показана в большинстве случаев, потому что риск ущемления грыжи составляет 10–15% в течение жизни. Ущемление — это когда содержимое грыжи сдавливается в воротах, нарушается кровоснабжение, развивается некроз кишечника. Это ургентное состояние (острая боль, невправимость, рвота, задержка стула и газов) с летальностью до 5–10% при экстренной операции.
В клинике «Солнечная» (Краснодар) проводят плановую лапароскопическую герниопластику с сетчатым имплантом, что снижает риск рецидива до 1%.
МРТ или КТ: какой метод лучше для диагностики травм позвоночника и суставов?
МРТ и КТ часто путают, но они видят разные структуры. Выбор зависит от того, что случилось:
- МРТ (магнитно-резонансная томография) лучше показывает мягкие ткани: диски, связки, мениски, мышцы, спинной мозг, нервы, защемления. Это метод №1 при грыжах, разрывах связок, травмах менисков, подозрении на повреждение нервных структур.
- КТ (компьютерная томография) лучше показывает кость и плотные структуры. Незаменима при сложных переломах (особенно позвоночника, таза), для оценки состояния костной ткани, при подозрении на внутрисуставные переломы.
Простое правило: если травма «костная» — вероятнее КТ. Если травма «связок, хрящей, дисков» — МРТ. В клинике «Солнечная» есть оба аппарата, и врач-ортопед или травматолог назначит именно то, что нужно.
Что делать при травме: как правильно оказать первую помощь?
Первые минуты после травмы определяют, насколько быстро и гладко пройдет восстановление. Алгоритм «P.O.L.I.C.E.» (современная версия R.I.C.E.):
-
Защита (Protection)— прекратите нагрузку, при необходимости используйте костыли, чтобы не усугубить повреждение.
-
Оптимальная нагрузка (Optimal Loading)— не полный покой, а щадящие движения, чтобы не атрофировались мышцы.
-
Лед (Ice)— холод (через полотенце) на 15–20 минут каждый час в первые 24–48 часов. Это сужает сосуды, уменьшает отек и гематому. Не грейте!
-
Компрессия (Compression)— эластичный бинт или специальный ортез, чтобы ограничить отек.
-
Возвышенное положение (Elevation)— держите конечность выше уровня сердца (лежа на диване, подложите подушку под ногу). Если есть деформация конечности, неестественное положение, невозможность опереться или сильная пульсирующая боль — вызывайте скорую или езжайте в травмпункт. В клинике «Солнечная» (Краснодар) есть круглосуточный травмпункт с рентгеном.
Плоскостопие у взрослых: лечится или только остановка?
Анатомически сформированное плоскостопие у взрослого человека «вылечить» (вернуть высокий свод) уже нельзя — кости и связки сложились в определенную конфигурацию. Однако это не значит, что нужно терпеть боль. Задача лечения — убрать симптомы и остановить прогрессирование:
- индивидуальные ортопедические стельки (не покупные в аптеке, а сделанные по слепку стопы) — они перераспределяют нагрузку, убирают боль в стопе, колене и даже пояснице;
- ЛФК — укрепление мышц голени и стопы, формирование правильного паттерна ходьбы;
- нормализация веса— лишние килограммы многократно увеличивают нагрузку;
- правильная обувь— жесткий задник, небольшой каблук (3–4 см).
При выраженном болевом синдроме, когда не помогают стельки и ЛФК, может быть показана хирургическая коррекция (артродез, подсадка сухожилий), но это крайний вариант.











